Las lesiones de meniscos pueden afectar a todas las personas, sin importar su edad. En los pacientes más jóvenes se producen por situaciones deportivas, y en los de edad más avanzada por desgaste y degeneración articular.
Es una patología relativamente frecuente, con una incidencia anual de 60-70 casos nuevos por 100.000 personas, siendo hasta cuatro veces más frecuente en hombres que en mujeres. Se pueden presentar a cualquier edad, pero su pico se concentra entre los 30 a 40 años de vida. Las roturas meniscales representan cerca del 50% de las lesiones quirúrgicas de la rodilla, siendo más frecuente las del menisco interno que las del menisco externo.
Anatomía
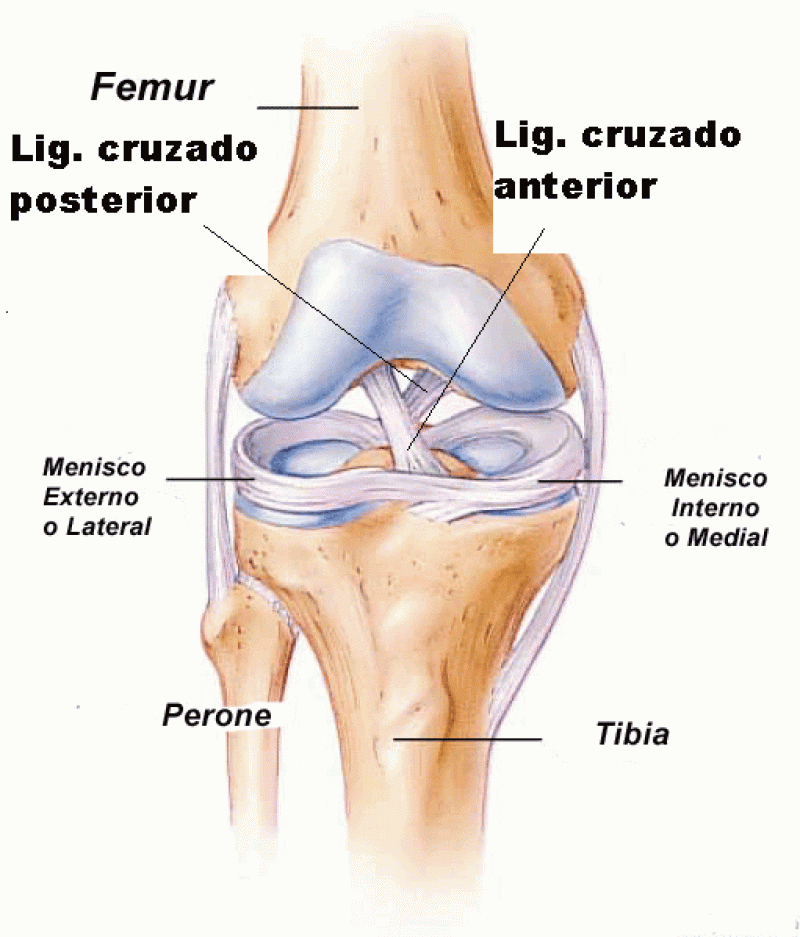
Los meniscos son dos estructuras de fibrocartílago con aspecto de medialuna que están dentro de la rodilla, entre el fémur y la tibia. Cada rodilla tiene dos meniscos, uno externo y otro interno y su función es actuar como amortiguadores de la rodilla para distribuir las cargas generadas entre el fémur y la tibia, de hecho los meniscos son capaces de transmitir de 2 a 5 veces el peso del cuerpo durante actividad normal y hasta 20 veces durante actividades de alto impacto.
Además de esta función de amortiguación, los meniscos mejoran la estabilidad de la rodilla debido a que su forma permite aumentar la congruencia entre las superficies articulares, del femur con la tibia, y a la vez actúan como estabilizadores estáticos secundarios, esto último especialmente importante cuando existen lesiones del ligamento cruzado anterior.
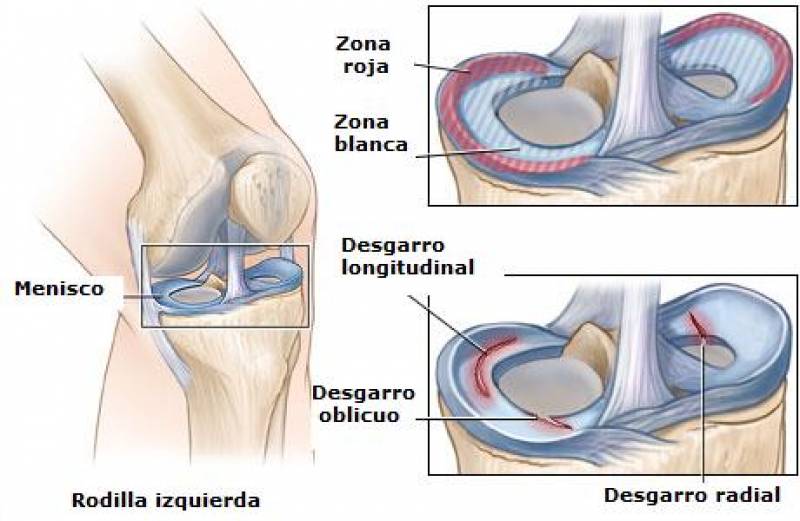
Otras funciones de los meniscos son la de favorecer la lubricación del liquido sinovial en la rodilla y contribuir a la propiocepcion de la articulación. Los meniscos tienen irrigación sanguínea solo en su tercio periférico, siendo avasculares en su tercio interno, esto es lo que determina las llamadas zonas roja-roja, roja-blanca y blanca-blanca, dependiendo de si son áreas del menisco a las cuales les llega flujo sanguíneo o no. Este hecho tiene gran relevancia para decidir que lesiones son potencialmente reparables, ya que las áreas con irrigación pueden cicatrizar, en cambio las sin irrigación no lo pueden hacer.
Clasificaión
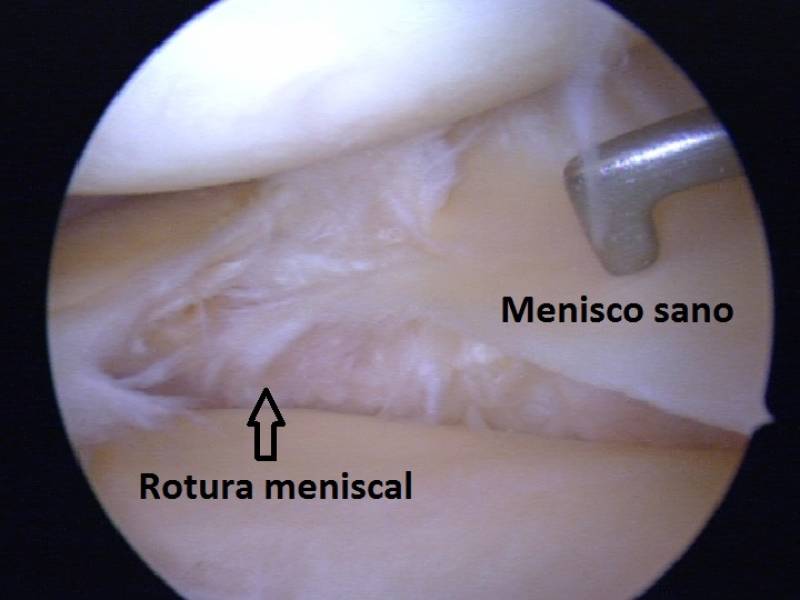
Las lesiones meniscales habitualmente se clasifican de acuerdo a la forma de la rotura: horizontales, radiales, oblicuas, vertical-longitudinal (asa de balde) y degenerativas.
Es interesante mencionar que existen algunas lesiones que son potencialmente reparables debido a que se ubican en zonas vasculares (roja-roja o roja-blanca como decías anteriormente) del menisco y tienen por lo tanto potencial de cicatrización. El otro dato importante, las lesiones degenerativas que se dan en el contexto de una articulación con artrosis, no tendrían en la mayoría de los casos una indicación de cirugía.
Síntomas y evaluación
Las lesiones meniscales agudas suelen producirse en pacientes jóvenes, por mecanismos de torsión de la rodilla (giros, mal apoyo, reslabar, saltos, etc) tras lo cual comienzan con dolor y eventualmente inflamación de la rodilla. Algunas lesiones meniscales pueden provocar bloqueos de la articulación, en donde la rodilla queda trabada en una posición, sin poder extenderla ni flexionarla, hasta que se libera el bloqueo.
Las roturas crónicas pueden tener solo dolor e inflamaciones intermitentes, especialmente en relación a la actividad física.
Dentro del examen físico el medico puede buscar signos sugerentes de lesión meniscal, aunque en ocasiones esto es difícil debido al dolor o excesivo aumento de volumen que presenta la articulación, en esos casos se indica reposo, hielo, inmovilización, antiinflamatorios y reevaluar la rodilla dentro de unos días.
La resonancia nuclear magnética de imágenes permite evaluar no solo los meniscos, sino que también otras lesiones que puede presentar la articulación. A la vez, se indican radiografías que si bien ni muestran a los meniscos permiten revelar lesiones asociadas como fracturas, osteocondritis, cuerpos libres y artrosis.
- Artroscopia o Menisectomia parcial:
La meniscectomía es una cirugía mínimamente invasiva que se realiza mediante pequeñas incisiones en la rodilla, esto permite remover y estabilizar la lesión del menisco. Además, como es mínimamente invasiva, tiene una recuperación más rápida y eficiente. Hoy en día, no se realiza la menisectomía total, ya que la extirpación completa del menisco no es lo más recomendable, por el posible desgaste del cartílago y la aparición temprana de artrosis. Este tipo de cirugía se da en el 80% del los pacientes que pasan por quirófano.
- Reparación o Sutura meniscal:
Esta cirugía de meniscos es aplicable a los casos más agudos y en roturas periféricas. Es confiable, porque es menos probable desarrollar una artrosis post cirugía, esta intervención protege la rodilla y preserva al menisco. La sutura meniscal es recomendable en habitualmente en jóvenes, dependiendo de la lesión que padezcan.
Hoy la última tendencia es realizar la cirugía únicamente cuando lesión es en "asa de blade" y con el resto realizar un tratamiento conservador con kinesiología.
La cirugía de meniscos dura entre 30 y 60 minutos, y antes de las 24 horas el paciente esta de vuelta en su casa para comenzar su recuperación.
En general la cirugía meniscal es bastante segura, con tasas de complicación que en general son menores al 2%.
Tiempos de recuperación
La intervención quirúrgica del menisco medial, por un tema anatómico de la rodilla, tiene una evolución más rápida y normalmente el paciente está entre 6 a 8 semanas en condiciones de volver a jugar.
En el menisco lateral los tiempos antes mencionados se aumentan un 50% ya que la forma que tiene el compartimento lateral de la rodilla, donde está el menisco lateral, es susceptible de recibir una mayor carga cuando no existe una parte del menisco que ha sido operado.
Después de los primeros 7-10 días tras la artroscopia de rodilla, se pueden retirar las muletas de forma progresiva, primero una después la otra. Se recomienda inciiar los ejercicios para la movilización de la rodilla y también se introducen otro tipo de ejercicios para movilizar la cadera y la zona lumbar.
Una vez finalizada esta primera fase de recuperación después de una artroscopia de rodilla, se pasa a la siguiente fase que tiene como objetivos el fortalecimiento muscular y la propiocepción de la rodilla que se realizan con ejercicios específicos dirigidos por el Kinesiólogo.
Una vez finalizada esta fase de recuperación, la rodilla tiene que tener una movilidad completa, buena musculatura y trabajada la propiocepción. A continuación se puede realizar la última fase que es la de incorporación deportiva en la cual se incorpora paulatinamente la carrera, los saltos y los cambios de ritmo y dirección.




El quinto metatarsiano es el hueso largo de la parte exterior del pie que se conecta con el dedo meñique del pie y forma un trípode junto al calcáneo y la cabeza del hallux. A pesar de tener un tamaño pequeño, este hueso es importante para poder realizar movimientos en las actividades diarias y físicas.
¿Cómo se fractura?
La fractura del quinto metatarsiano se produce básicamente por tres mecanismos.
Una entorsis o esguince del tobillo, una contusión o traumatismo directo sobre el quinto metatarsiano o una sobrecarga ósea progresiva secundaria a la actividad física (stress óseo).
Según el tipo de mecanismo es se producirá un tipo u otro de fractura. Es importante saber el mecanismo y la causa de la fractura del quinto metatarsiano para planificar el tratamiento final.
Tipos de fracturas
- Fractura por avulsión: En una fractura por avulsión, un tendón o ligamento arranca un pedazo pequeño de hueso de la porción principal del mismo. Este tipo de fractura es el resultado de una lesión en la cual el tobillo se gira hacia adentro. Las fracturas por avulsión a menudo se las pasa por alto cuando ocurren con un esguince de tobillo. Se produce por una inversión brusca del pie (llevar el pie hacia dentro) por falta de recepción al caer sobre el pie o por una torcedura tras un salto o una mala pisada en terreno irregular. Para evitar este movimiento de inversión, los músculos peróneos se contraen de forma brusca y uno de ellos el peróneo lateral corto arranca el hueso en el que se inserta (la base del quinto metatarsiano).
- Fractura de Jones: Las fracturas de Jones ocurren en un área pequeña del quinto metatarsiano, la cual recibe menos sangre y está, por lo tanto, más propensa a tener dificultad para sanar. Una fractura de Jones puede ser una fractura por compresión (una rotura muy fina y pequeña que ocurre a lo largo del tiempo) o bien una fractura aguda (repentina). Las fracturas de Jones son causadas por el uso excesivo (stress), compresión repetida o traumatismo. Son más frecuentes y más difíciles de tratar que las fracturas de avulsión.

Síntomas
El síntoma más frecuente es el dolor inmediato en la zona afectada que viene acompañado con una inflamación, para luego aparecer un hematoma. La rigidez del pie se da rápidamente de haber sucedido la fractura. En muchas ocasiones este dolor es leve y permite seguir caminado o incluso corriendo. Con las horas el dolor incrementa y aparece una inflamación en la zona lateral que incluso deja a la persona sin poder caminar.
Evaluación clínica
Los pacientes típicamente presentan inflamación y dolor puntual a la palpación en la zona de fractura. El examen neurovascular es importante, así como la evaluación de la lesión de partes blandas y de la capacidad de deambulación.
Evaluación por imágenes
En las lesiones aisladas del pie deben realizarse radiografías en carga en proyecciones anteroposterior y lateral. La proyección lateral es importante para evaluar el desplazamiento de las cabezas de los metatarsianos en el plano sagital. Las proyecciones oblicuas pueden ayudar a detectar fracturas mínimamente desplazadas.
Excepto en el caso de un traumatismo directo aislado, las radiografías iniciales deben incluir todo el pie para descartar otras posibles lesiones asociadas que puedan necesitar tratamiento.
La resonancia magnética y el cintigrama óseo con tecnecio pueden ayudar a diagnosticar una fractura por estrés oculta.
Tratamiento
Luego de saber la magnitud de la fractura, ya sea una rotura total o una fisura del hueso con desplazamiento o sin desplazamiento, las recomendaciones serán:
- Descanso absoluto, no pudiendo cargar ni hacer ningún esfuerzo que involucre al pie afectado.
El yeso será la mejor solución para el proceso de sanación del hueso. Esto depende de la gravedad de la lesión, en caso no fuera tan grave sería suficiente con inmovilidad por un par de semanas. Con este tipo de tratamiento un porcentaje muy alto de fracturas del quinto metatarsiano consolidan sin precisar una cirugía.
- Hoy en día en el caso de las fracturas de stress del quinto metatarsiano, que son el tipo de fracturas que se produce en deportistas, se recomienda la cirugía (tornillo sólido endomedular) para conseguir una rápida recuperación deportiva y que no se vuelva a fracturar en el futuro. El tiempo de recuperación deportivo acostumbra a ser de unos 3 meses.
Luego de la etapa de consolidación y aparición de callo óseo, el paciente comienza a trabajar junto al Kinesiólogo para empezar a restablecer los movimientos completos de los músculos y tendones, inmóviles durante la etapa del yeso, y seguir progresando hasta la vuelta al deporte.
La rotura del ligamento cruzado anterior (LCA) de la rodilla es una lesión ligamentosa frecuente, especialmente en la práctica deportiva, siendo el mecanismo más común de lesión el trauma indirecto, donde habitualmente están involucradas fuerzas de desaceleración, hiperextensión y rotación. En algunos estudios la rotura aislada del LCA representa el 40% del total de las lesiones ligamentosas y un 35% adicional asociada a lesión de otros ligamentos, con mayor frecuencia a la del ligamento colateral medial.
El LCA es uno de los más importantes de la rodilla porque la estabiliza en el sentido anteroposterior y rotacional y trabaja junto con el Ligamento Cruzado Posterior (LCP) permitiendo una función estable de la rodilla en deportes que involucran repentinos cambios de dirección y velocidad, como el fútbol, basket, sky, hockey y rugby, entre otros, donde el ligamento está en riesgo de estirarse más de lo normal, tensando su resistencia con su consecuente ruptura.
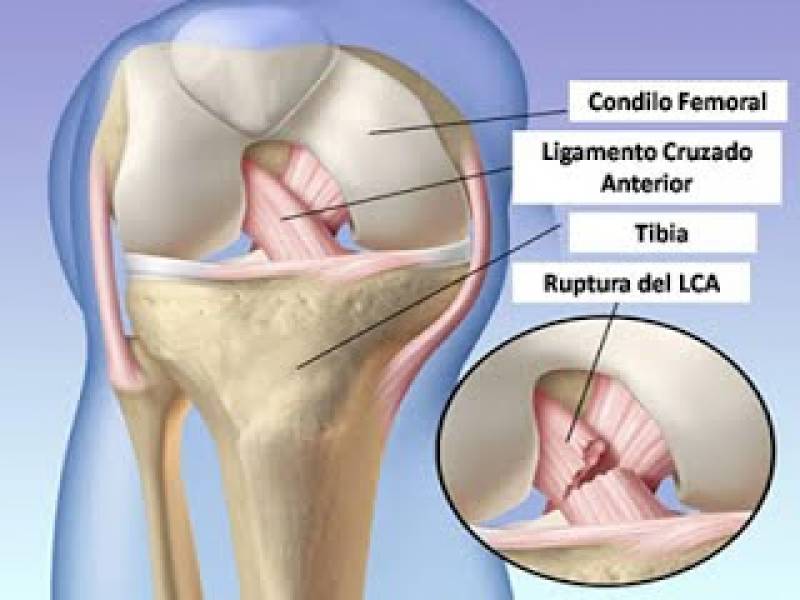
Su principal función es frenar el desplazamiento anterior de la tibia, por otra parte es fundamental en el control rotacional de la rodilla. El LCA en general se lesiona bajo mecanismos de baja energía, en donde principalmente existen rotaciones, giros o torsiones a través de la rodilla. Esto puede suceder al caer luego de un salto, cambios de dirección y desaceleraciones durante una carrera mientras se realiza algún deporte. En otros casos puede suceder luego de un contacto violento directo en la rodilla con otra persona, que por ejemplo, cae sobre esta.
Es importante saber que lamentablemente el LCA no tiene la capacidad de repararse por sus propios medios y en muchos casos la rodilla no es capaz de funcionar de forma adecuada sin este ligamento. La recomendación actual es que los pacientes que realizan actividades deportivas se deben realizar una reconstrucción del LCA mediante una cirugía, para recuperar la anatomía similar a la normal. Una posible complicación por no someterse a la cirugía es la artrosis prematura.
En el momento que ocurre la lesión, es posible que se escuche un ruido dentro de la rodilla, seguido de una sensación de inestabilidad, y generalmente un aumento de volumen relativamente rápido dentro de esta articulación.
- Dolor e inflamación. Algunas veces los deportistas ignoran estos síntomas y vuelven al deporte, sin embargo, cuando existe inestabilidad las probabilidades de agregar otras lesiónes están siemrpe presentes.
- Pérdida de los rangos totales de movilidad por dolor y aumento del contenido líquido dentro de la rodilla.
- Dificultad para mantener control de la extremidad inferior afectada y por lo tanto para caminar.
Quienes consultan por una lesión crónica, lo hacen por una historia de inestabilidad, principalmente en actividades deportivas. Esta inestabilidad la describen como una sensación de que la rodilla se me va, lo cual técnicamente es conocido como fallo y ocurre por la ausencia de un freno a la traslación anterior. Esto tiene como consecuencia un deterioro del cartílago articular, derivando finalmente en una artrosis de rodilla.
Para confirmar la rotura del LCA se deben considerar tres pilares: lo primero es la historia del accidente, es decir, cómo ocurrió, para determinar qué estructuras se dañaron. Segundo, examen físico a través del test de Lachman, con el fin de evaluar si la tibia se traslada hacia adelante; el test de Pivot Shift, para ver la estabilidad rotacional, y por último, se observa si hay derrame articular (líquido dentro de la rodilla). Una vez que se tiene una idea de lo que está pasando se confirma el diagnóstico mediante una resonancia magnética.
El tratamiento depende de la edad del paciente y del estilo de vida que tenga. En los menores de 40 años la cirugía es lo recomendable. Entre 40 y 50 años se debe considerar el nivel de actividad física que realiza la persona, y en los mayores de 50 es poco probable que se opere, a menos que el paciente tenga dificultades con actividades diarias como subir las escaleras o bajarse del auto.
El tejido que reemplazará el LCA dañado proviene de su propio cuerpo y se denomina autoinjerto. Los dos lugares más comunes para tomar el tejido son del tendón rotuliano (Hth) o de los tendones de los músculos isquitibiales (StRI). Hay ventajas y desventajas en todas las fuentes de injertos, el traumatólogo decidira cual es la más conveniente.
El procedimiento por lo regular se realiza por medio de una artroscopia de rodilla. En este procedimiento se inserta una cámara diminuta dentro de la rodilla a través de una pequeña incisión quirúrgica. La cámara va conectada a un monitor de video en el quirófano y se utilizará para revisar los ligamentos y otros tejidos de la rodilla. El cirujano hará otras pequeñas incisiones alrededor de la rodilla, reparará cualquier daño encontrado y luego reemplazará el LCA. El ligamento viejo se retira utilizando una rasuradora u otros instrumentos. Se hace una incisión más grande, a través de la cual extraerá el autoinjerto (ya sea del tendón rotuliano o isquiotibiales). Luego, se realizan túneles en el hueso para pasar el nuevo tejido. El nuevo tejido estará en el mismo lugar del LCA dañado. El cirujano fijará el nuevo ligamento al hueso con tornillos u otros dispositivos para mantenerlo en su lugar. A medida que sana, los túneles del hueso se llenan, esto sujeta el nuevo ligamento en su lugar. Al final de la cirugía, el cirujano cerrará las incisiones con suturas (puntos) y les colocará un apósito.
La mayoría de las personas pueden irse a su casa el mismo día de la cirugía. Tal vez tenga que usar férula durante las primeras 1 a 4 semanas. Posiblemente también necesite muletas por 1 a 4 semanas. A la mayoría de las personas se les permite mover la rodilla inmediatamente después de la cirugía ya que ayuda a prevenir la rigidez. Puede ser necesario un medicamento para manejar el dolor.
En cuanto a tratamiento de kinesiología debemos comentar que es importante realizar un trabajo kinésico pre-operatorio con la finalidad de trabajar la movilidad y fortalecimiento muscular, y preparar al paciente para la recuperación posterior a la cirugía.
En el tratamiento post quirúrgico se deben conjugar varios factores siendo los principales: estabilidad del injerto, confianza del paciente, tiempos de reparación del tejido (proceso de ligamentización) y opinión del equipo médico tratante.
Los objetivos en fases iniciales son similares independiente de la técnica quirúrgica: disminuir dolor e inflamación, recuperar el rango de movilidad completo con énfasis en la extensión de rodilla y normalizar la marcha (progresando a carga completa). Con el paso de las semanas, y respetando los tiempos de ligamentización, se va ir avanzando a ejercicios de activación muscular, propiocepción, fortalecimiento, estabilidad del CORE.
Entre el 4to y 5to mes se comienzan con ejercicios de retorno deportivo pensando en la actividad específica del paciente y los ejercicios de control neuromuscular que su deporte requiera.
Una vez finalizado el proceso de rehabilitación y de fortalecimiento en gimnasio se somete al paciente a una serie de evaluaciones funcionales tanto de la extremidad operada como de la persona en su integridad, todas estas evaluaciones son necesarias para evaluar criterios de alta deportiva del paciente