En el mes de las fiestas, las reuniones, las despedidas y las rutinas se alteran, y los encuentros sociales suelen girar en torno a la comida, muchas veces consumida en exceso. Por este motivo, la Fundación Cardiológica Argentina difundió una serie de consejos para tener en cuenta a la hora de armar el menú de las fiestas de fin de año.
A juzgar por las tradiciones, éste es un momento en donde las comidas hipercalóricas, ricas en grasas, azúcares y sodio, se encuentran a la orden del día. En este sentido, es importante que los obesos, diabéticos e hipertensos, tengan especial cuidado, así como quienes padecen problemas renales, sobre todo por las consecuencias que estos excesos pueden ocasionarle a su salud.
Ante las altas temperaturas, siempre elijamos comer de manera más liviana, seleccionando alimentos más frescos, ricos en agua y bajos en calorías; como frutas, verduras frescas y carnes magras. Por otro lado, es fundamental hidratarnos bien durante todo el día; recordemos que las frutas y verduras contribuyen a aumentar nuestra ingesta de agua, así como las infusiones y gelatinas.
Otro punto importante es no saltearse comidas. Aprender a comer y seleccionar lo que más nos conviene en cada momento, se vuelve fundamental para lograrlo. Si salteamos comidas, llegaremos a la próxima con más hambre y ansiedad, lo cual favorecerá que comamos más.
Además, para ahorrar calorías para la cena, durante el día podemos priorizar las frutas y verduras, ricas en fibra y agua, las cuales nos mantendrán saciados durante mayores períodos de tiempo.
Por su parte, procuremos que la mayoría del plato esté ocupado por ensaladas o verduras. Esto nos ayudará a tener menos hambre a la hora del postre y poder quedarnos satisfechos con una porción más pequeña de aquellos alimentos que integran la mesa dulce.
La cantidad también resulta clave en estos momentos. No perdamos la cuenta del número de veces que nos servimos, ya que no sólo las calorías, sino también el sodio, los azúcares y las grasas se verán multiplicados en cada ración de más.
En conclusión, el equilibrio y la compensación se vuelven palabras fundamentales para estas fechas. La moderación es clave. Aún cuando se consuman alimentos de menor valor calórico, debemos visualizar un tamaño adecuado de las porciones que nos servimos.
Asimismo, la actividad física puede ser en estos días una gran aliada para compensar los excesos, y mantener nuestro peso y corazón saludables. Por ejemplo, el baile tiene beneficios físicos y emocionales excepcionales, y nos permite ir quemando algunas calorías de más sin casi darnos cuenta.

Fuente: Fundación Cardiológica Argentina
https://goo.gl/rJwlSS
El hombro es la articulación más móvil del cuerpo humano, con un conjunto de complejas estructuras (ligamentos, tendones y músculos) que interactúan para proporcionar el movimiento necesario para la vida diaria. Cada una de estas estructuras brinda una importante contribución para permitir el movimiento y la estabilidad del hombro. Ciertas actividades cotidianas o deportivas pueden lesionar estas estructuras cuando se sobrepasan los límites de carga o movimiento del hombro.
El manguito rotador es un grupo de cuatro tendones (Supraespinoso, Infraespinoso, Subescapular y Redondo menor) que rodean la articulación del hombro, cuya función es contribuir tanto a la movilidad como estabilidad del hombro. Su importancia radica en mantener centrada la cabeza del húmero en la cavidad glenoidea (escápula) durante el movimiento del hombro y en proporcionar un equilibrio muscular.
El tendón del músculo supraespinoso es el más importante de ellos, sobre todo desde punto de vista funcional y sus lesiones son las más frecuentes.
Podemos dividir las lesiones del manguito rotador en 3 grupos:
1- Inflamación, Pinzamiento y Desgaste
Para evitar el roce directo entre los tendones y las estructuras óseas existe una bolsa de líquido llamada Bursa. Cuando existe exceso de contacto o un contacto anormal (también llamado pinzamiento de hombro), la Bursa produce mayor cantidad de líquido para evitar el roce y se inflama. Esta inflamación es una de las principales causas del dolor de hombro. Generalmente, esto se asocia a un desbalance muscular del hombro y a un tendón que puede mostrar signos de desgaste (tendinosis) sin necesariamente presentar una rotura.
2- Rotura parcial
Cuando el desgaste del tendón progresa, este puede comenzar a romperse de forma parcial desde una de sus superficies o incluso desde su interior. Generalmente su tamaño se evalúa de forma porcentual.
3- Roturas completas
La rotura involucra el 100% del espesor del tendón. Además, esta rotura completa puede ser clasificada según su tamaño, forma y retracción, los cuales son progresivos en el tiempo. Esta progresión de la rotura, puede transformar una lesión del manguito rotador en una rotura irreparable.
Generalmente comienza con un dolor de inicio insidioso, localizado en la parte superior y lateral del brazo, el que puede irradiarse también a la región del cuello. Se acentúa con los movimientos de elevación y rotación del brazo y también es característico el dolor nocturno, sobre todo al cargarse sobre el hombro afectado.
Otro síntoma frecuente es la debilidad del hombro o incapacidad de usar el brazo en situaciones específicas, como dificultad para vestirse, abrocharse el cinturón de seguridad o levantar objetos pesados arriba del nivel del hombro. Cuando el cuadro se hace crónico, puede haber pérdida en los rangos de movilidad, principalmente en la elevación del brazo (abducción).
Por lo general, el médico puede hacer el diagnóstico en la entrevista médica y el examen físico. Para corroborarlo, habitualmente es necesario solicitar un estudio radiológico en las distintas proyecciones del hombro, junto con una ecografía del hombro afectado. En la mayoría de los casos, basta con estos dos estudios para confirmar el diagnóstico y tomar una conducta terapéutica. La resonancia magnética es un excelente método de estudio, en especial cuando se quiere confirmar o descartar otros diagnósticos asociados a la lesión del manguito rotador.
El tratamiento dependerá del grado de lesión.
En el caso de tendinosis y/o pinzamiento sin rotura del manguito rotador, se debe optar por un manejo conservador a base de antiinflamatorios y kinesiología para mejorar la movilidad, fortalecer y lograr el balance muscular necesario para la correcta función del hombro. El tratamiento kinesiológico debe estar basado en una primera etapa en ejercicios de movilidad y elongación para recuperar el rango de movilidad, para luego pasar a ejercicios de la musculatura periescapular y finalmente asociar ejercicios de fuerza con énfasis en los ejercicios excéntricos del manguito rotador. Todo este plan de ejercicios va acompañado de terapias manuales y fisioterapia.
En la rotura parcial del manguito rotador también se puede optar por el tratamiento kinésico asociado a analgésicos antiinflamatorios. En estos casos, el tratamiento kinésico debiera ser de por al menos 3 meses. Además, se puede utilizar la infiltración de corticoides en casos seleccionados. Esta consiste en la inyección de un corticoide más un anestésico local en la Bursa que se inflama alrededor del manguito rotador (la bursitis es una importante causa de dolor) para disminuir la inflamación y mejorar los síntomas. Cuando el tratamiento conservador fracasa, se debe considerar la opción del tratamiento quirúrgico.
Cuando la rotura es completa, los beneficios con el tratamiento conservador pueden ser menores e incluso, es probable que en algunos pacientes el daño siga progresando en el tiempo, presente un tamaño mayor, desarrolle mayor atrofia muscular y se convierta en una rotura irreparable. La rotura del manguito rotador no cicatriza espontáneamente. Por lo tanto, en casos de rotura completa con síntomas progresivos y persistentes, se recomienda la reparación del manguito rotador mediante la artroscopia de hombro o por cirugía abierta, ambas con muy buenos resultados. Esta indicación tiene mayor énfasis en pacientes menores de 65 años, ya que sabemos que ellos presentan una mayor probabilidad de que la lesión cicatrice mejor luego de la reparación, lo que les va a permitir recuperar mayor movilidad y fuerza. Posterior a la cirugía, habrá que esperar que cicatrice la reparación del tendón para luego iniciar una rehabilitación con terapia física. Se espera que el hombro se recupere dentro los siguientes 6 meses a la cirugía.
En algunos casos, la rotura del manguito rotador es irreparable debido al tamaño de la lesión, al desarrollo de atrofia muscular avanzada y a la presencia de artrosis del hombro. En estos casos existen distintas alternativas que van desde el tratamiento conservador para mejorar la función en lo posible, una artroscopia de hombro para realizar una tenotomía del bíceps (importante fuente de dolor) o una reparación parcial del manguito rotador y finalmente se puede optar a una cirugía de reconstrucción mediante una prótesis de hombro.
Al ser una lesión traumática es bastante difícil hablar de prevención. Si uno tiene, dependiendo del deporte que practique, un buen desarrollo muscular siempre va a estar protegido de las luxaciones o de tener una lesión traumática del tendón, porque la musculatura va a servir de protección.
Por otra parte, en los pacientes de más edad la consulta precoz frente al dolor de hombro podría evitar que llegara a la rotura haciendo un tratamiento previo, tratando de evitar que esta lesión pudiera terminar en una rotura del tendón.
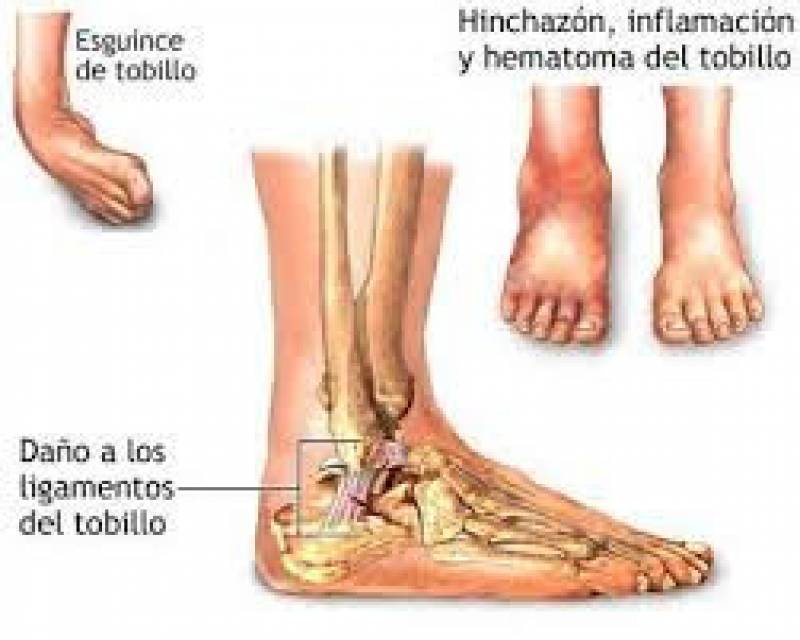
El esguince de tobillo es una lesión que se produce cuando existe una situación de sobresfuerzo que lleva a la articulación del tobillo a ir más allá del rango de movilidad normal, haciendo que el ligamento lateral vea sobrepasado su estructura anatómica.
Según datos de diferentes publicaciones, esta lesión representa entre el 15-20% de todas las atenciones por lesiones deportivas y es la más frecuente en las urgencias de Traumatología.
Además de suponer un número de bajas importante, con períodos variables de incapacitación deportiva que van de una semana a tres meses dependiendo del grado del esguince, los esguinces de tobillo producen secuelas inmediatas y tardías que influyen en el rendimiento deportivo.
Anatomía del tobillo
En la articulación de la pierna con el pie, los medios de unión más importantes son los ligamentos. Estos se disponen en las caras laterales de la articulación y protegen los movimientos más complejos de este sistema articular como son la inversión y la eversión, que básicamente sería llevar el pie hacia adentro y hacia afuera. Cuando estos movimientos son muy bruscos, los ligamentos se distienden e inmediatamente se produce una respuesta del organismo de inflamación y edema. Esto se denomina esguince.
Cuando ponemos el pie en punta, el tobillo pierde la estabilidad. Si a ésta posición se le agrega inversión (llevar la planta del pie hacia la línea media del cuerpo) y rotación interna del pie se produce el esguince.
Tipos de esguinces de tobillo
Grado 1: Leve. Se producen microroturas de los ligamentos. 1 a 25% de sobreestiramiento.
Grado 2: Moderado. Hay rotura parcial del ligamento. 26 a 75% de sobreestiramiento.
Grade 3: Grave. Hay rotura total del ligamento. 75 a 100% de sobreestiramiento.
¿Cuáles son los posibles síntomas según el grado de lesión?
- Esguince Grado 1: Dolor en la zona lateral del tobillo y pie, que muchas veces se relata como un pellizcamiento. Este síntoma aumenta al pararse en puntas de pies y al hacer el despegue del pie en el trote.
- Esguince Grado 2: Dolor acompañado de inflamación y edema (la mayoría de las veces aparece un moretón en la zona lateral y anterior del tobillo y pié), incluso podemos observar un aumento de volumen en la misma zona. Aumento progresivo del dolor en el transcurso de la caminata y trote, que muchas veces hace imposible poder continuar cargando peso sobre el pie.
- Esguince Grado 3: Lesión grave que provoca el rompimiento en su totalidad o casi la totalidad del ligamento, provocando dolor momentáneo y un gran edema. Es grave porque genera una gran inestabilidad en el tobillo y pie. Muchas veces provoca fracturas asociadas a desprendimientos de la parte inferior del peroné o incluso la tibia.
Tratamiento
En primer lugar se trata de protegerlo, desinflamarlo y estabilizarlo. Como hemos visto en otras notas de nuestro blog siempre recordar RICE (Rest - Ice - Compression - Elevation).
Progresivamente se incorpora la movilidad, con ejercicios pasivos (realizados por el kinesiólogo) y con ejercicios activos (realizados por el paciente). El fortalecimiento de la musculatura periférica y el trabajo propioceptivo son los grandes pilares de la vuelta al deporte.


La importancia de la rehabilitación
Muchas veces doblarse el pie no lo consideramos como algo grave o que requiera atención, más de una vez escuchamos Pisa Fuerte!, y pocas veces consultamos y le damos la importancia que corresponde, lo que a veces nos puede llegar a generar problemas bastante más complejos que un simple esguince de tobillo. Los esguinces de repetición son causa de lesiones progresivas y degenerativas en el tobillo. Cada vez es más fácil un nuevo episodio porque cada vez son más débiles las estructuras de contención. A esto se suman los efectos sobre el interior de la articulación, como formación de tejidos de cicatrización, fibrosis, desprendimiento de fragmentos de cartílago y degeneración articular. Es por eso que es clave un tratamiento adecuado y una vuelta al deporte controlada.
¿Se evitan los esguinces con vendajes?
Los vendajes ayudan a prevenir, pero en ningún caso puede evitar completamente que se produzca un esguince. La mejor prevención es es fortalecer los tendones y los músculos de la pierna, el pie y el tobillo; y trabajar en la estabilidad de la articulación para reducir el riesgo de padecerlo.
La rodilla del corredor es una de las lesiones más comunes en el mundo runner y algo menor en los ciclistas.
Se trata de una tendinitis de la cintilla iliotibial pudiendo ir acompañada de un proceso de bursitis.
La cintilla iliotibial forma parte del músculo Tensor de la Fascia Lata, dicho músculo tiene su origen en la espina iliaca anterosuperior y su inserción es, a través de la cintilla iliotibial, en el cóndilo externo de la tibia (en el Tubérculo de Gerdy).
Su principal función es la Abducción (separación) de la cadera y la estabilización de la rodilla por su cara externa.
La cintilla iliotibial es una estructura fundamental para mantener la estabilidad lateral de la rodilla durante la marcha, deslizándose continuamente entre la parte posterior y la anterior del fémur. Cuando la rodilla está estirada la cintilla iliotibial se encuentra por delante del cóndilo lateral externo pero cuando se flexiona la rodilla más de 30 grados la cintilla se hace posterior.
Durante la carrera, la cintilla iliotibial choca contra el cóndilo inmediatamente después de que el pie choque contra el suelo (se flexiona la rodilla). Si el movimiento es biomecánicamente correcto y no existe ninguna alteración de las estructuras implicadas la carrera se desarrollará con normalidad, pero existen una serie de factores de riesgo que pueden provocar ciertas alteraciones y la consecuente aparición de los síntomas.
Factores que la provocan:
- Desequilibrio muscular entre la musculatura aductora y abductora de la cadera
- Excesiva pronación o supinación del pie
- Asimetría o diferencia en la longitud de las piernas
- Debilidad de los abductores
- Genu varo
- No hacer los estiramientos de forma correcta
El dolor aumenta con las pendientes así como con un ritmo lento, porque aumenta el tiempo de contacto de la cintilla iliotibial con el cóndilo.
Se caracteriza por un dolor intenso y agudo en la cara lateral externa de la rodilla, que asimismo puede generar dolor a lo largo de todo el muslo, hasta la región lateral de la cadera, a nivel del trocánter. La aparición del dolor es gradual, aproximadamente a los 10-20 minutos de iniciado el entrenamiento, y no suele hacer daño inmediatamente al empezar el entrenamiento, sino que aparece a los pocos minutos, impidiendo que se pueda continuar con la carrera.
En la exploración lo normal es que encontremos una palpación dolorosa en toda la región lateral del muslo, especialmente a nivel lateral de la rodilla y de la cadera, aunque si nos apretamos fuerte a lo largo del trayecto muscular también puede ser doloroso, puesto que los denominados puntos gatillo del tensor de la fascia lata estarán activos.
Tratamientos:
Lo más importante es identificar el origen de la lesión y en base a eso aplicar el tratamiento que corresponda.
- Ejercicios específicos
- Terapias manuales
- Estiramiento
- Masajes
- Estudio de la marcha - Plantillas
Al viajar en un vehículo la persona se desplaza a la misma velocidad que el automóvil sin percibirlo.
Cuando se produce un siniestro vial y el vehículo se frena bruscamente ocurre la primera colisión. Los pasajeros que no utilizan el cinturón de seguridad siguen viajando sin que ninguna fuerza actúe sobre ellos para detenerlos, hasta que impactan contra el parabrisas, el volante o el panel de instrumentos, aquí se produce el segundo encontronazo.
El uso del cinturón de seguridad reduce en diferentes porcentajes las lesiones que se producen en un impacto.
A saber:
Conductor Pasajero
Lesiones en el cerebro 33 % 56 %
Fracturas de cráneo 18 % 18 %
Heridas faciales 45% 64 %
Lesiones de ojos 38 % 40 %
Fracturas faciales 6 % 6 %
Lesiona a los pulmones 33 % 58 %
Por eso, aunque viajes a distancias cortas usá siempre el cinturón de seguridad, sostenete a la vida.
Fuente de porcentuales: Consejo de Seguridad Vial COSEVI
Fuente: www.depapis.com.ar
Llevar una vida totalmente saludable es el desafío de muchos. La exigencia de dejar atrás malos hábitos requiere mucho sacrificio debido a esas costumbres alimenticias que arrastramos con los años. La poca constancia en respetar una buena alimentación no colabora en este pleito saludable. Sin dudas, el colesterol es uno de los aspectos de la salud más delicados. Hay que tenerlo en cuenta no solo hoy sino en los efectos que produce en un futuro no muy lejano. El colesterol es traicionero.
En 5 tips te dejamos el ABC para combatirlo:
1- Chau a las grasas. Evitá comer en exceso embutidos, carnes procesadas, frituras, manteca y grasas animales.
2- La fibra tu mejor aliado. Absorberá el colesterol en los intestinos. La encontrás en la avena, arvejas, lentejas, duraznos, ciruelas, plátanos y brócoli.
3- Salí de pesca. El pescado contiene ácidos grasos omega-3 que bajan los niveles de colesterol.
4- Comé frutos secos. Las nueces y las almendras ejercercen un efecto importante en el nivel de LDL (colesterol malo). Recomendación: un puñado diario.
5- Cambiá el aceite y no del auto. El más recomendable es el de aceite de oliva. Dos cucharadas al día es todo lo que necesitas. No te pases.
Muchos pensaran en la piel como una simple estructura que recubre la superficie corporal. Sin embargo la piel es el órgano más grande que tiene nuestro cuerpo. Es un órgano complejo que cuenta con glándulas vasos y nervios.
La piel cumple con muchas funciones:
Función de Barrera: mantiene el medio interno, nos protege de agresiones físicas, químicas y microbiológicas.
Función Termorreguladora: Conserva calor a través de la vasoconstricción y a través de la hipodermis/Tejido celular subcutáneo (grasa). Es capaz de perder calor por vasodilatación y evaporación del sudor.
Función de Protección contra RUV (Rayos Ultra Violetas). Gracias a la presencia de melanina y de la capa córnea.
Función de Percepción: dada la presencia de terminaciones nerviosas.
Nos permite la Expresión.
Síntesis de Vitamina D.
Función inmunológica. Un ejemplo de la importancia de la piel se pone en evidencia con la Capa Cornea que es fundamental para mantener la hidratación de la piel. Si la piel se seca se agrieta: penetración de alérgenos e irritantes. Si se sobrehidrata la barrera es menos eficiente y la flora aumenta: mayor riesgo de infecciones. Pero vale la pena destacar que si bien la barrera física de la epidermis se creía como la principal protección contra las infecciones, en los ´80 se descubre que los queratinocitos (que son el componente principal de la epidermis) pueden segregar mediadores inmunológicos e inflamatorios. Lo que indica que los queratinocitos, desempeñan un papel activo en la inmunidad.
La alteración de la estructura de la piel y de sus funciones produce diverso tipo de enfermedades.
Patologías frecuentes:
Urticaria y rash: es una de los principales motivos de consulta a las guardias. La urticaria se caracteriza por la aparición súbita de ronchas que pueden estar distribuidas en todo el cuerpo y son característicamente pruriginosas (pican).En el 50% de las veces en las formas agudas puede identificarse el desencadenante que podrán ser alimentos fármacos incluso algunas infecciones. Cuando la urticaria se extiende más allá de las 6 semanas es necesario realizar un estudio más exhaustivo. Rash es un término impreciso que hace alusión a la aparición de un eritema (coloración rojiza) de la piel. Las causas son múltiples clásicamente las infecciones o fármacos.
Acné: afecta sobre todo en la adolescencia, aunque puede extenderse en la edad adulta. El paciente consulta por comedones (puntos negros y blancos), pústulas y en ocasiones nódulos o quistes. Las formas más severas pueden dejar cicatrices profundas y afectar la calidad de vida psicosocial del paciente.
Alopecia: es la disminución en la densidad de pelo en forma localizada o generalizada de cualquier parte del cuerpo. Podrá ser temporal o definitiva. Existen múltiples causas, entre ellas hormonales, genéticas, medicamentosas, disfunción de la glándula tiroidea. Es por ello que cada caso requiere de la evaluación del dermatólogo que sugerirá los estudios y el tratamiento necesario.
Eccemas: otro motivo de consulta frecuente, caracterizados por picazón-ardor, enrojecimiento, vesículas y escamas. Es una patología inflamatoria que puede deberse a alergias, contacto con sustancias irritantes e incluso la exposición al frío.
Alteraciones pigmentarias: entre ellas podemos mencionar la clásica pigmentación castaña-marrón en la cara de las mujeres embarazadas (melasma) o al Vitíligo que se caracteriza por áreas de la piel en las cuales hay ausencia de pigmento (manchas blancas).
Psoriasis: Se caracteriza por la presencia de placas rojizas cubiertas por escamas blanquecinas, localizadas en cualquier parte de la piel, con predilección por los codos, las rodillas, la cintura y el cuero cabelludo. Esta enfermedad no solo afecta la piel y sus faneras (uñas) sino que es una enfermedad inflamatoria compleja que puede comprometer las articulaciones y juega un rol importante junto al síndrome metabólico en el aumento del riesgo cardiovascular.
Otras patologías:
Cicatrices (queloides cicatrices hipertróficas). Dermatitis atópica. Enfermedades ampollares. Enfermedades del colágeno (lupus, dermatomiositis, etc.). Estrías Fotoenvejecimiento cutáneo. Hirsutismo e hipertricosis (aumento del pelo corporal). Hiperpigmentaciones (Melasma). Hipopigmentaciones (Vitíligo). Infecciones cutáneas (impétigo, herpes, moluscos contagiosos, micosis, etc.). Infecciones de transmisión sexual (sífilis, verrugas genitales, etc.). Lesiones premalignas (queratosis solares, etc.). Lunares (nevosmelanocíticos). Prurito.
Prácticas disponibles en Kynet:
Dermatología clínica.
Microdermoabrasión
Peeling(1)
Mesoterapia(1)
(1) Todas estas prácticas requieren consulta previa con el dermatólogo para evaluar posibles contraindicaciones así como para preparar la piel para el procedimiento.
Lic. Anabel Panizzardi
Dermatóloga de Kynet
Este tipo de lesiones, que si bien se da entre deportistas profesionales, afecta con mayor frecuencia a quienes sólo practican actividades físicas en forma ocasional, por lo que resulta importante tener en cuenta qué hacer frente a este tipo de lesión.
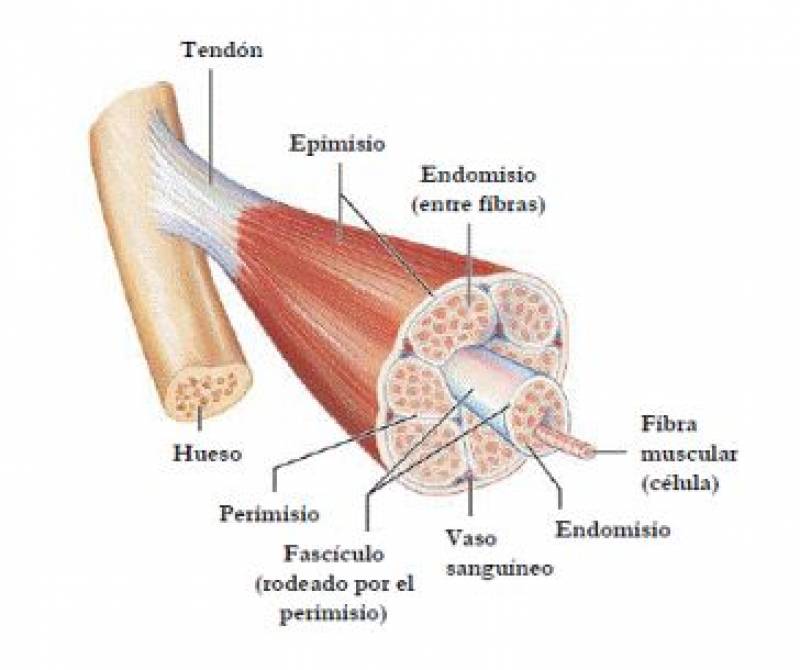
Los músculos son tejidos que se distinguen por su capacidad para estirarse y contraerse, y cuyas células, de forma alargada, se agrupan para formar fibras o fibrillas. A su vez, dichas estructuras se unen en fascículos, y varios de éstos son los que en última instancia constituyen al vientre o cuerpo muscular.
Gracias a esta constitución anatómica pueden actuar como "cuerdas" de notable resistencia que "tiran" de los huesos, cartílagos, articulaciones u otras estructuras, a fin de hacer posibles los miles de movimientos con que desempeñamos nuestras actividades: caminar, comer, conducir un automóvil, interpretar música con un instrumento, hacer arreglos en el hogar o utilizar la computadora.

Realizar ejercicio físico nos permite darle acondicionamiento y fortaleza, pero también se pueden desencadenar lesiones musculares.
Tipos de lesiones musculares
* Desgarro. Se debe a un esfuerzo que excede las posibilidades del músculo para responder adecuadamente: las fibras se estiran más de lo que pueden y, como consecuencia, sufren una contracción rápida, violenta y dolorosa en cuanto se detiene la actividad física. Suele suceder por falta de calentamiento antes de practicar deporte, adoptar posiciones incómodas, levantar objetos pesados, entrenamiento excesivo y forzar a un músculo cansado o ya contracturado. En palabras simples, el desgarro es una rotura de la fibra muscular, ocasionada por una contracción o un esfuerzo brusco que sobrepasa la resistencia del músculo y lesiona las fibras musculares. Esta ruptura provoca un sangrado intramuscular que puede formar un hematoma y moretones en la zona afectada
* Contractura. Se produce porque los músculos se contraen en forma involuntaria y persistente, generando zonas de mayor dureza (nódulos) que se reconocen al tacto. Es dolorosa, aunque no reviste gravedad, y se debe a causas tan diversas como temperaturas extremas, esfuerzos físicos inusuales y estrés.
* Calambre. Es una contracción súbita, involuntaria y breve de las fibras musculares, que por lo general se relaciona con la deshidratación, mala circulación sanguínea o falta de minerales como sodio, potasio y magnesio. El calambre por lo general permite continuar con la actividad, elongación mediante. Es importante chequear si los calambres se repiten con asiduidad.
Características del desgarro muscular
En el desgarro se produce una pérdida de continuidad del tejido muscular o de fibras musculares y que va desde sólo dolor localizado, hasta presencia de dolor agudo. También puede ir acompañado de inflamación, hematoma, impotencia funcional y deformación estructural.
El desgarro lo podemos clasificar según su tamaño y las estructuras involucradas. Encontramos, por ejemplo, el desgarro miofacial, que sólo afecta la membrana que cubre el músculo y el fibrilar, que afecta la fibra muscular.
También lo podemos clasificar según la gravedad de la lesión, pudiendo identificar tres grupos: grado 1 o leve, cuando la persona experimenta una molestia ligera y su movilidad puede que no se vea afectada; grado 2 o moderado, cuando hay dolor al tacto, hinchazón y pérdida de movilidad; y grado 3 o grave, cuando al tacto se puede apreciar un defecto o hendidura en el músculo y el dolor y perdida de movimiento es mayor que en los casos anteriores.
Este tipo de lesión se produce generalmente en las extremidades inferiores y, con mayor frecuencia, en la parte posterior del muslo y pierna, músculos que conocemos como isquiotibiales y gemelos.
Prevención del desgarro
La mejor forma de prevenir el desgarro pasa por tener una buena condición atlética, un buen balance muscular y por realizar un buen calentamiento antes de hacer ejercicio, y al finalizar darle los minutos suficientes a un buen trabajo de elongación. A eso se suma, además, una buena alimentación e hidratación necesaria. Para quienes realizan actividad física en forma permanente, un buen manejo de las cargas de entrenamiento es fundamental.
¿Qué debo hacer frente a un desgarro?
Al momento de desgarrarse es importante detener la práctica deportiva de inmediato, aplicar frío en la zona afectada y elevar la extremidad. Una regla para no olvidarlo es RICE (reposo, hielo, compresión con una venda elástica y elevación). Luego, la persona debe ir al médico traumatólogo para que examine la lesión, y de ser necesario se pueden pedir estudios complementarios como ecografía o resonancia magnética.
Son muy importantes los cuidados que se tengan después de ocurrida la lesión, ya que el no cumplir con las indicaciones médicas puede provocar daños mayores. Por lo general los problemas se presentan al no cumplir con el tiempo de recuperación y se vuelve a realizar deporte, sin que el tejido esté completamente cicatrizado. En ese caso es posible que se produzca un desgarro mayor al que ya se tenía.
Rehabilitación
La recuperación dependerá de los plazos fisiológicos, que van desde una etapa hemorrágica, pasando por una fase inflamatoria, reparativa y de remodelación. Se comienza con reposo relativo, uso de analgésicos y relajantes musculares.
La Kinesiología es muy importante debido a que evita la generación de una cicatriz de mala calidad (fibrosa) que puede impedir el correcto funcionamiento muscular y hacer que el desgarro se repita.
Se utilizarán técnicas de fisioterapia para acelerar la recuperación, además de realizar actividades progresivas que apunten a recuperar lo antes posible las propiedades físicas y funcionales de la persona sin comprometer la buena reparación de los tejidos dañados.
Los plazos de retorno a la actividad dependerán de la severidad de la lesión, pueden ir de 10 días en el caso de un desgarro miofacial leve a 8 semanas producto de un desgarro grave.
La recidiva de los desgarros es probable si no se consiguen las propiedades elásticas después de generada la cicatriz y si no se logra un buen balance muscular.
Históricamente hemos definido la lateralidad como la dominancia de un hemicuerpo sobre el otro, con la consecuente preferencia de un miembro o segmento par del cuerpo por sobre su simétrico en las distintas tareas o actividades deportivas.
Actualmente estamos avanzando sobre un concepto superador de lateralidad, en el cual se diferencia la dominancia según los segmentos del cuerpo involucrados, no se reduce a definir la lateralidad global del sujeto según su dominancia manual, y más importante aún, nos ocupamos de la hemidominancia del órgano mas importante del cuerpo: el cerebro.
En aquel lugar del cuerpo humano en donde haya un par simétrico, habrá una dominancia. Esto aplica a manos, pies, piernas, caderas, hombros, oídos, ojos y, por supuesto, cerebro (hemisferios cerebrales). Esto traerá distintas consecuencias y características funcionales en la vida cotidiana y en la vida deportiva de los sujetos (fortalezas, debilidades, gestos) así como la hemidominancia cerebral nos aportara características emocionales y cognitivas, de nuevo, en la vida diaria y en el deporte.
La lateralización del ser humano tiene un componente genético y otro componente ambiental. Existe cierta controversia entre ambas teorías, creemos que conviven y coexisten ambas en mayor o menor medida. El mundo en general esta adaptado para diestros, por lo que más allá de un componente genético dominante del hemisferio izquierdo, la presión socioambiental a lateralizar hacia ese lado resulta en una mayoría de diestros del 75% de la población aproximadamente.
Evaluación
Lo primero que vamos a evaluar es el ojo dominante o director, es aquel que utilizamos para espiar por una cerradura, o con el que apuntaríamos con un rifle. El otro, el que nos es más fácil de guiñar, es el ojo periférico. Una vez que tenemos el ojo director, tendremos el hemisferio cerebral dominante, que va a ser el contrario. Ejemplo: ojo director derecho, hemisferio dominante izquierdo. La relación entre ojo director y mano hábil (o entre ojo y pierna, según el deporte) nos dará la lateralidad del sujeto cruzada u homogénea. Será homogéneo cuando su ojo director sea homolateral a su mano o pierna hábil (ojo derecho, mano derecha), en cambio si es heterolateral será cruzado (ojo derecho, mano izquierda).

Así continuaremos evaluando con distintas pruebas y preguntas la lateralidad de los segmentos (mano, hombros, cadera y piernas) y estableciendo la relación entre el ojo director y los distintos segmentos que nos interesen. Cabe destacar que la relación que mas nos interesa será la oculo-manual, y en deportes como el futbol la oculo-podal, si bien las dominancias a nivel de hombros y caderas nos aportarán datos importantes en cuanto a calidad y características en giros y desplazamientos.
Características motoras
La aplicación práctica en el campo motor será detectar patrones fuertes y débiles de movimientos y desplazamientos en un paciente o deportista, para tomar ventaja de ello, potenciarlo, y a su vez mejorar y disimular los puntos más flojos.
Para ejemplificar podemos marcar en tenis, los jugadores con lateralidad oculo-manual cruzada tendrán una ventaja en su golpe de derecha, ya que verán la pelota con su ojo director unos centímetros mas adelante, por lo que impactaran la pelota mas al frente, en menor tiempo y con mayor agresividad, mientras que del lado del revés, la verán unos centímetros mas atrás, con las dificultades que esto podría ocasionar. En el básquet, un jugador homogéneo tomara posiciones mas perfiladas a la hora de un lanzamiento, para alinear correctamente su hombro, su mano lanzadora y su ojo director, mientras que un cruzado, posiblemente elija posiciones de tiro más frontales.
Esto puede sernos útil no solamente para buscarle la vuelta a algún gesto técnico que no estuviera siendo eficiente, sino también para no corregir a niños o jóvenes sobre una técnica ortodoxa, cuando quizás ellos estén modificando ligeramente esa técnica, simplemente por un tema de lateralidad.
También podemos saber para qué lado arranca y frena mejor un jugador, como para potenciar esa fortaleza, y tratar de mejorar su lado inhábil para que no sea tan vulnerable, así como mejorar el salto o los cambios de dirección en dicho lado.
Características emocionales y cognitivas
Cuando hablamos de un hemisferio dominante, estamos hablando de porcentajes de dominancia. Puedo tener un 51% de dominancia de hemisferio izquierdo, o un 85%. En el caso de una dominancia muy marcada, veremos en su mayoría homogéneos, con su dominancia corporal y funcional claramente de un lado. Cuando la dominancia se acerca al 50% aparecen los llamados casos raros, en los cuales no solo están los cruzados oculo manuales, sino también los que tienen su mano hábil distinta a la pierna, o que utilizan una mano para comer, pero la otra para escribir. O se impulsan con una pierna, pero patean con la otra...quien no ha conocido un caso así? Esos casos de dominancia mixta o invertida son muy interesantes y presentan mucho campo y variantes de aplicación en los distintos deportes.
Lo mismo ocurre con las características emocionales y cognitivas, serán más o menos marcadas de acuerdo al porcentaje de dominancia del sujeto. ¿Cuáles son estas características? Veamos
Cerebro izquierdo:
Lado analítico Necesita explicación Buena concentración Cerebro racional Calculo exacto y planificación Mal manejo del stress Liderazgo
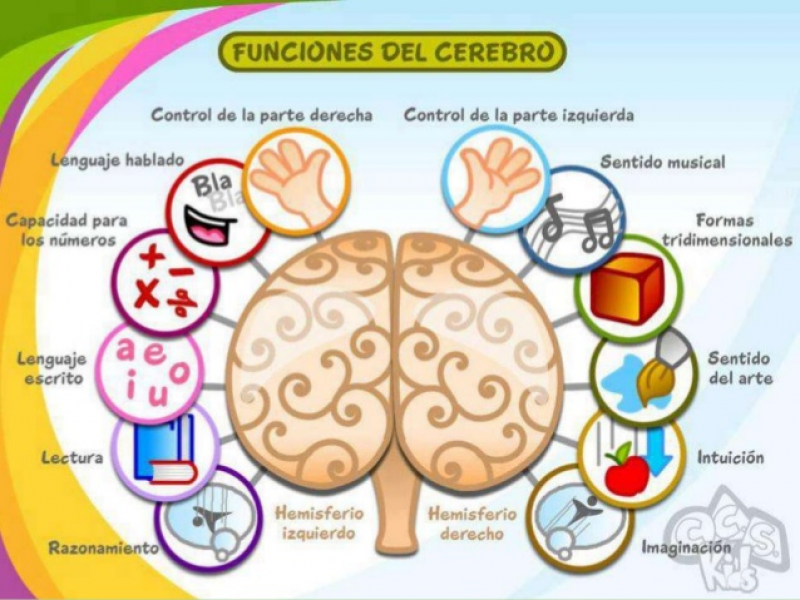
Cerebro derecho:
Lado emocional No quiere explicación, quiere hacer Mala concentración, dispersos Cerebro instintivo, de ejecución Calculo aproximado, arte, música Buen manejo del stress y la presión Bromistas, creativos, espontáneos
Por lo visto anteriormente los sujetos con dominancia cerebral izquierda, prevalecen entre los deportistas aplicados, ordenados, adeptos al entrenamiento la planificación y la perseverancia. Son los cerebrales en los deportes de conjunto, los líderes, los capitanes. Mientras que los individuos con dominancia cerebral derecha sobresalen por su talento, su espontaneidad y su creatividad, son mayoría en puestos con constantes situaciones de stress como los arqueros y delanteros en el futbol y hockey, y como los tiradores en básquet.
Por supuesto que todo se entrena, no solo las características motoras, sino también lo emocional y lo cognitivo. En este ultimo campo trabajamos mucho con rituales, que ayuden al deportista disperso a enfocarse en un plan y llevarlo adelante, mientras que con los demasiado estructurados y planificadores debemos trabajar en rituales y tareas que le bloqueen el pensamiento, para impedir ese exceso de conciencia que dificulta las tareas motoras.
Este es un campo aun en investigación y descubrimiento, que necesita mayor desarrollo, mayores experiencias y aplicaciones en distintas áreas y deportes, pero creemos que puede tener una rápida e inmediata aplicación, tanto en el consultorio, como en el campo deportivo, como así también en la vida personal, y que conociendo algunas de estas variables, podemos darle mas y mejores herramientas, tanto a nuestros pacientes, como a nuestros jugadores o a nuestros entrenadores, aquellos que trabajamos integrando equipos de trabajo como cuerpos técnicos o médicos, siempre intentando mejorar el nivel de atención, preparación y rendimiento de nuestros deportistas.
Lic. Agustín Brega
Lic. Kinesiología y Fisiatría (UBA)
Prof. Nac. de Educación Física (INEF)
Mail: agusbrega@yahoo.com
A nadie le gusta padecer una lesión, especialmente quienes utilizan su cuerpo como instrumento de trabajo, tal como ocurre en el deporte o en la danza, por ejemplo.
Al igual que un deportista, el bailarín necesita prevención y tratamiento especializado.
A lo largo de la vida profesional del bailarín se producen un gran número de lesiones que pueden condicionar de manera negativa y con mayor o menor intensidad el desarrollo intelectual y artístico de quienes las sufren.
La gran mayoría de lesiones son por movimiento repetitivo, falta de técnica e inadecuadas condiciones físicas o fatiga. Teniendo en cuenta que la mayoría de lesiones en la danza son por incorrecta técnica, suelos no adecuados, zapatilla mal adaptada, edad inadecuada para puntas, calentamiento insuficiente, entre otros, debemos pensar que si todo ello se tiene en cuenta las lesiones del bailarín serían mínimas.
Tipos de lesiones comunes del bailarín:
Lesiones del muslo: Contusión muscular, Rotura fibrilar.
Lesiones de rodilla: Lesiones meniscales, Lesiones ligamentosas, Lesiones rotulianas
Lesiones de tobillo: Lesiones ligamentosas, Lesiones tendinosas.
Lesiones del pie: Dolor en el talón o talalgia, Fractura del 5º metatarsiano, Fascitis plantar, Metatarsalgias, Deformación de la articulación del dedo gordo del pie.
En un principio, para poder prevenir este gran número de lesiones, sería necesario una serie de evaluaciones y adaptaciones músculo-esqueléticas para evitar posibles trastornos esqueléticos y desviaciones de espalda.
Pero hay que tener en cuenta otros tipos de prevención de lesiones a la hora de practicar la danza como son los vendajes o taping. Nos referimos a un vendaje funcional preventivo que permite la máxima libertad posible de movimiento articular de manera que limite solamente el movimiento que sea doloroso, o reduciendo la inestabilidad.
Si el bailarín es mayor, tenemos que tener en cuenta el desgaste o degeneración del cartílago articular entre otros problemas, como también errores de técnica, calzado adecuado, nivel de elasticidad, fuerza, propiocepción y alineamiento o postura.
Otro aspecto a tener en cuenta para las lesiones de los bailarines es su alimentación ya que los bailarines profesionales tienden a estar más desnutridos que cualquier otro atleta y esto hace que la recuperación de las lesiones sea más lenta y difícil. Para ello sería necesario una alimentación más equilibrada o que contenga suplementos nutricionales de minerales (hierro, calcio, magnesio, potasio ), vitaminas (C, E, B.), proteínas y aminoácidos.
La danza es una actividad física y deportiva igual de completa que muchos otros deportes y por ello implica riesgos similares al de cualquier otra, añadiendo las aptitudes técnicas que son necesarias para una práctica completa y satisfactoria.
POSTURA CORPORAL
El término es tan amplio y ambiguo que para poder conocerlo, entenderlo y desarrollarlo debemos conocer bien y diferenciar estos tres conceptos básicos:
- Posición
- Postura
- Actitud
Posición: relación de la totalidad del cuerpo y el medio que la rodea.
Postura: basado en criterios funcionales es la tensión que nuestro cuerpo desarrolla para conseguir la posición ideal con una eficacia máxima y un gasto energético mínimo.
Actitud: resultado final de un complejo proceso (mental y físico) de equilibrio muscular llevado a cabo por el conjunto de posturas que adoptan todas las articulaciones del cuerpo en un momento determinado.
En síntesis, se puede definir a la postura corporal como la alineación simétrica y proporcional de todo el cuerpo o de un segmento corporal, en relación con el eje de gravedad.
FACTORES QUE INFLUYEN EN LA POSTURA
:: Externos: factores de tipo ambiental que influyen en el desarrollo y en el mantenimiento de la adecuada postura corporal
- Intrínsecos: aquellos que recibimos del exterior y que mediante un proceso interno (actitud) ajustamos y modificamos a nuestra realidad para que contribuyan positivamente en nuestra vida diaria.
- Extrínsecos: aquéllos provenientes del exterior que se refieren a los objetos con los que el cuerpo interactúa.
:: Internos: son aquéllos que posee la persona. Se caracterizan por ser particulares e individuales y se pueden dividir en dos tipos:
- Fisiológicos - Hereditarios.
- Psicológicos - Emocionales.
LA POSTURA Y EL GESTO DEPORTIVO DURANTE LA PRÁCTICA DEPORTIVA
Si nos fijamos en la variedad de deportes que se practican, veremos que cada uno implica un gesto deportivo concreto, o unas secuencias de movimientos parecidos y repetidos, que necesitan de un aprendizaje hasta automatizar ese gesto, con una estructura corporal en correctas condiciones.
El deportista necesita tener un conocimiento de su cuerpo y un control muy preciso de sus movimientos para ejecutar correctamente el gesto deportivo. En el deportista la prevención es básica y su valoración está encaminada a detectar anomalías estructurales o funcionales que podrían derivar a patología y a detectar lesiones que se verían agravadas con el esfuerzo
Ante un gesto deportivo vemos como un deportista organiza su cuerpo en el espacio teniendo en cuenta fuerzas como la gravedad
Para su mantenimiento interviene la vista, el aparato vestibular y la propiocepción plantar, actúan como sensores por donde entra la información desde la periferia y llega a nivel del sistema nervioso central. Éste, la reconoce, la filtra y hace que seamos conscientes de la postura adoptada en cada momento; al mismo tiempo, el sistema nervioso central envía impulsos adecuados a la periferia, a nivel del sistema músculo-esquelético, como respuesta para adaptar la postura a las necesidades de cada momento.
ENTENDIENDO EL CROSSFIT
Es un tipo de entrenamiento donde se combinan las capacidades aeróbicas y anaeróbicas a través de una amplia y variada batería de ejercicios que requieren de una buena técnica.
Fundamental y de vital importancia también le vamos a dar a la entrada en calor y a la elongación final.
Bloque A: En esta parte del entrenamiento se practica la técnica de diferentes ejercicios en los que se desarrolla la fuerza, la técnica y la potencia. Además se busca la mayor cantidad de peso que uno puede hacer dependiendo del ejercicio y la cantidad de repeticiones dadas.
Bloque B: momento más intenso del entrenamiento en la cual se baja la cantidad de peso en comparación con la parte A y se busca aumentar la capacidad respiratoria.
Suelen combinarse ejercicio con carga, sin carga, saltos, dominadas, anillas, flexiones de brazos, abdominales, carrera a máxima velocidad, balanceo, etc.
Cuidar la técnica
Sentadillas simples y luego con peso entre las piernas (con kettlebells por ejemplo), o con postura de carga frontal y posterior.
Peso muerto controlando la espalda y la posición de las piernas.
Empujes y pecho con barra. Ejercicios con dominio del propio cuerpo como son las variaciones de las dominadas y flexiones de pecho, tríceps con flexión posterior, los característicos burpees (flexión de pecho seguido de un salto explosivo), remo invertido y estocadas frontales y laterales. Ejercicios como remo (en máquina), correr, saltos largos, gateos, saltar cuerda.
También es importante el dominio de desplazamientos con peso incorporado como los swings, swings con extensión triple, levantamiento turco, caminata de granjero. Todo usualmente con pesas rusas o Kettlebells.
Finalmente, el dominio del core o centro del cuerpo, con extensiones de espalda, plancha y rodillo para abdomen.
Para el dominio de estos ejercicios se debe tomar el tiempo y el trabajo debe ser minucioso y progresivo, especialmente el que se refiere a los pesos incorporados. La intensidad es lo último que importa.
* El Crossfit puede ser un deporte muy completo pero también es importante entender lo que pretende, la excelencia atlética, pero para ello demanda un compromiso de sus participantes: ser responsables de su propio cuerpo y salud.
* No se trata solo de dar el 100% en los entrenamientos y luego medirse contra otros en competencias, pues es más importante sobrepasar los límites propios y hacerlo sabiamente y escuchando lo que el cuerpo pide.
* Las lesiones en cualquier deporte se evitan con un entrenamiento y preparación inteligentes, sistematizados y progresivos.
* Además de permitir al cuerpo repararse mediante un buen descanso y una alimentación saludable.
Una buena postura es la base de un buen movimiento
Si la base falla, ¿cómo serán el resto de secuencias de la actividad deportiva y a qué precio en cuanto al gasto energético para el deportista?
En todo deporte y más aún en el Crossfit, la técnica es esencial. Lograr realizar un ejercicio en todo su rango de movimiento de manera fluida durante todo el entrenamiento debe ser uno de los mandamientos más importantes, tanto para prevenir lesiones como para mejorar los logros.
Para aquellas personas nuevas en el deporte, hay ejercicios básicos a dominar antes de adentrarse y probar los WOD.
La progresión no solamente se va a dar desde lo más fácil a más difícil sino también desde sin carga a con carga.
Aprendé a caminar por tu recta principal para luego enfrentarte a las curvas de un camino.
Así se hará más fácil entender lo difícil

Puede que te ocurra cosa como estas

Lic. Martin Rodríguez
Lic. Kinesiología y Fisiatría (UBA)
Prof. de Educación Física
Mail: martin_arodriguez@hotmail.com
Kynet estará junto a los atletas que participarán de la 2° edición del Ironman 70.3
¨En Kynet estamos listos para trabajar junto a los atletas Ironman 70.3 2017 para que su única preocupación sea cruzar la meta y cumplir sus desafíos.
El día de la EXPO los esperamos en el stand de Kynet donde un equipo de nutricionistas, liderados por la Lic. Karina Gavini, va a estar realizando estudios de Antropometría sin cargo a los participantes con el fin de que conozcan su masa corporal y puedan, en base a este estudio, seguir un plan de alimentación para futuras competencias.
A la vez, el día de la carrera montaremos una Carpa de Recuperación donde un staff de 20 kinesiólogos trabajará en masajes relajantes y elongaciones para una correcta recuperación una vez finalizada la competencia.
Para nosotros es un orgullo y un gran desafío participar en este evento tan importante. Nuestro objetivo es acompañarlos desde ahora hasta el momento en que lleguen la meta.¨
Lic. Sergio Brozzi
Director de Kynet
Probablemente no existe deportista profesional, amateur o aficionado que no haya escuchado alguna vez el término Tendinitis Rotuliana.
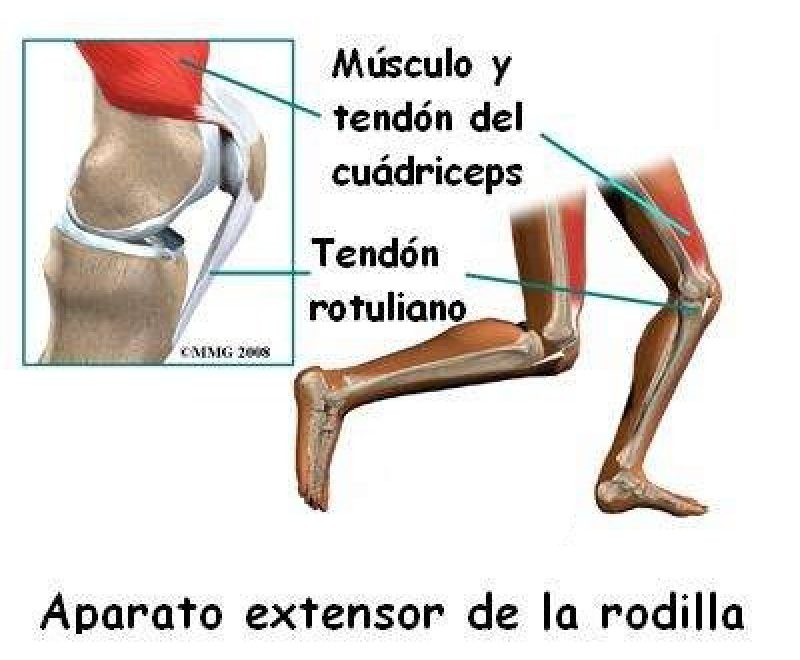
Anatomía de la rodilla
La rodilla está protegida por los músculos que forman los isquiotibiales en la cara posterior del muslo y el músculo cuádriceps que se encuentra en la cara anterior. Este último está formado por el recto anterior, vasto interno, vasto externo y el crural, que es el que más colabora en la fijación de la rótula y en consecuencia en la alineación del tendón rotuliano. Este tendón tiene una longitud entre 3 y 5 cm y un ancho de 2 cm. Su función es la de transmitir la fuerza generada durante la flexión del cuádriceps.
Los tendones forman parte del tejido conectivo del organismo y trabajan permanentemente en el movimiento del cuerpo, por lo que la demanda sobre ellos está en directa relación con la magnitud y exigencia de la actividad física que se realice. De acuerdo a esto, la Tendinitis Rotuliana corresponde a una alteración estructural en el tendón que une la Rotula con la Tibia y se considera una lesión clásica por sobreuso, ya que forma parte del mecanismo extensor de la rodilla (articulación que recibe carga importante del cuerpo).
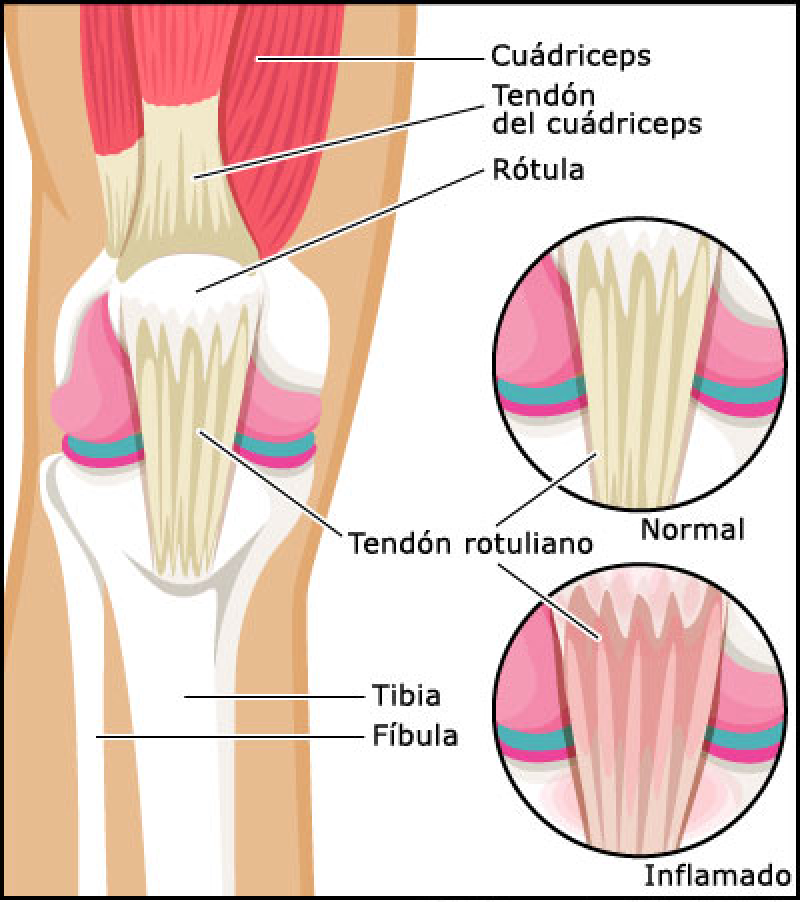
Los tendones pueden sufrir deformaciones de hasta un 4% o 5% de su longitud sin problemas, pero cuando el tendón sufre repetidas cargas mecánicas por encima de este límite de elasticidad, se generan microlesiones acumulativas que, con el tiempo, debilitan las estructuras tendinosas, y afectan a la arquitectura del tendón, haciéndolo más blando, desorganizando sus fibras de colágeno y mostrando signos de degeneración y en ocasiones, microrupturas.
Síntomas de la Tendinitis Rotuliana
Esta Tendinitis e caracteriza por un dolor en la zona situada entre la rótula y la parte superior-anterior de la tibia y por dificultades a la hora movilizar la rodilla. Se suele acompañar por una sensación de pérdida de fuerza en la articulación y por fuertes molestias al incorporarse tras permanecer sentado.
Si bien, cada persona puede experimentar sintomatologías diferentes, las más significativas son:
- Dolor y sensibilidad en el área del tendón rotuliano
- Hinchazón
- Dolor al saltar, correr o caminar
- Dolor al doblar o al enderezar la pierna
- Aumento de la sensibilidad por detrás de la rótula
Tratamiento
En el momento de producirse una lesión aguda en la práctica deportiva, debemos seguir una serie de pasos que minimicen los síntomas y molestias que se producen en la fase aguda.
Reposo de la zona afectada.Desde que se empiecen a notar las primeras molestias o desde que se produce la lesión de forma y hasta que sea evaluada por un médico hay que mantener la zona afectada en reposo con el fin de no agravar las lesión.
Aplicar frío local: Esta es la segunda medida, después de la inmovilización de la zona afectada, que hay que tomar por las siguientes razones:
- Disminuye el edema
- Calma el dolor
- Reduce el espasmo muscular
- Favorece la recuperación.
La aplicación de frío local se realizará durante las primeras 24-48 horas desde que se produce la lesión cada 3-4 horas a intervalos de 20 minutos.
Prevención
Hay muchos métodos que te ayudan no padecer una tendinitis rotuliana, empezando por tener unos cuádriceps fortalecidos que actuarán como una armadura evitando que todo el peso de nuestro cuerpo recaiga en la articulación de la rodilla. A la vez es importante una correcta relación entre el cuádriceps (extensor de rodilla) y los isquiotibiales (flexor de rodilla).
Otros puntos importantes: evitar el sobreentrenamiento, cuidar mucho la técnica en la ejecución de cualquier ejercicio, realizar siempre al finalizar el entrenamiento un correcto estiramiento y utiliza siempre un calzado adecuado.
Como sponsor oficial de la maratón de Buenos Aires participamos en distintas actividades. En el stand de la Expo realizamos Antropometrías y aplicaciones de Taping neuromuscular para los corredores de la competencia. El domingo, el día de la carrera, brindamos asistencia a los atletas de elite que participaron en esta edición. Agradecemos a los organizadores por confiar en nosotros, a todos aquellos que se acercaron y nos conocieron como también a nuestro equipo de profesionales que estuvieron a la altura del evento más importante del running en nuestro país.






Poder encontrarnos en buenas condiciones para la práctica deportiva, es una de las metas principales más allá del nivel de competitividad en la que se desarrolle la misma, donde cuidar y mantener nuestro cuerpo será de gran utilidad.
El volley es considerado un deporte de situación, su práctica esta compuesta por innumerables circunstancias de juego en las cuales quienes las realizan, tendrán que ejecutar múltiples gestos diferentes en base a velocidad, fuerza, reacción y saltos, siendo este último uno de los movimientos más representativos.
Los distintos puestos que conforman este deporte, tienen predisposición a determinadas patologías propias frecuentes. Sin embargo, todos los voleibolistas en algún momento de su carrera padecen el sufrimiento del tendón rotuliano como consecuencia del juego. El tendón de Aquiles también tiene un alto índice de afección pero en menor escala.
La media de elasticidad normal del tendón es del 3-8 % de su longitud, los saltos a repetición ocurridos en el volley provocan desgaste tisular con la pérdida consecuente del mismo, a esta situación si sumamos los posibles desbalances posturales como una indebida descarga de peso en su pisada, descanso insuficiente o sobrepeso, los trastornos se presentaran con mayor facilidad.
Las tendinopatias rotulianas (foto 1) presentan 3 puntos dolorosos principales, polo superior e inferior de rotula como la tuberosidad anterior de la tibia. La tendinopatia aquiliana (foto 2) tiene mayor frecuencia de aparición a 4-6 cms de la inserción del hueso calcáneo (talón) y, en segundo lugar, en ella misma. 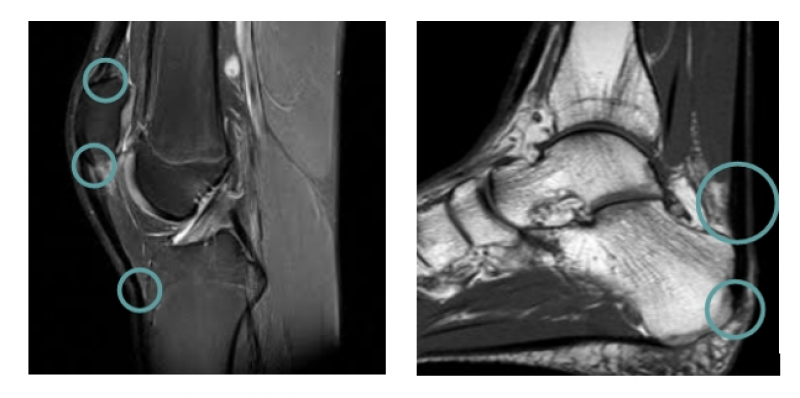
Lian y colaboradores (1996), pudieron demostrar en un estudio que los jugadores de volleyball con tendinopatia rotuliana presentaban mejores resultados en los test de salto que aquellos jugadores con tendones sanos, principalmente en los cuales el trabajo excéntrico era de mayor exigencia. Esta paradoja demuestra la relación que existe entre el desgaste del tendón y la capacidad de salto.
Hay diferentes clasificaciones de injuria tendinosa, según el tiempo de dolor, la ubicación anatómica, etc. En este articulo, no profundizaremos en detalles y nos remitiremos únicamente a diferenciar dentro de las tendinopatias a, las tendinitis (lesión aguda, inflamación del tendón hasta 48 hs) y tendinosis (lesión crónica, presenta un reblandecimiento con desorganización del tejido, fibras colágenas deterioradas con una mayor separación entre las mismas al formarse un incremento de sustancia fundamental, fibrosis con neo vascularización y las fisuras ocasionadas en el colágeno pueden llevar a la microroturas del tendón).
Es sabida la importancia del trabajo excéntrico en las afecciones tendinosas y la capacidad para intervenir en su morfología, algunos de los beneficios son:
- Mayor almacenamiento de energía elástica.
- Consumo del 60 % de su potencia aeróbica máxima, o sea, el trabajo excéntrico de alta intensidad equivale al trabajo concéntrico de baja intensidad.
- En el deportista, consume un 1/3 del oxigeno comparado al trabajo concéntrico.
Ejercicios propuestos para la recuperación estructural del tendón
Purdam y Alfredson, demostraron que con la siguiente ejercitación se podía mejorar la sintomatología de los tendones rotulianos y aquilianos respectivamente, como también, recuperar las características anatomofuncionales de los mismos.
Los ejercicios propuestos para poder revertir los cuadros degenerativos tendinosos mencionados deben cumplir los siguientes pasos:
3 series de 15 repeticiones 2 veces x día 7 días de la semana Tiempo total de tratamiento: 12 semanas
Los pasos a seguir para la recuperación del tendón rotuliano, en este caso derecho, seria de la siguiente manera: 1) posición inicial sobre un plano inclinado de 25 grados aproximadamente de flexión de rodilla y flexión plantar leve para reducir los extensores de cadera, 2) flexión de rodilla derecha únicamente hasta 90 grados (si no pudiese realizarla, se sugiere al menos efectuarla por encima de los 60 grados), 3) apoyo bipodal y, 4) vuelta a la posición inicial con el miembro inferior izquierdo (rodilla no afectada). Con la evolución del tratamiento y la desaparición de la sintomatología podremos ir agregando peso de a 5 kg.

Para el tendón de Aquiles se ejecutará con los mismos principios, partiendo desde una posición inicial en flexión plantar hasta llevar la articulación del tobillo a una flexión dorsal del tendón afectado y volver a la posición 0 con el otro miembro inferior. Puede realizarse el descenso del talón -trabajo excéntrico- con la rodilla extendida (fotos) o flexionada, donde según mi experiencia sugiero comenzar en ese orden para una menor exigencia del tendón. Luego se irá agregando peso paulatinamente.

Se recomienda la continuación de los ejercicios de manera preventiva por 12 meses más por 1 a 2 veces cada 7 días posterior a las 12 semanas del tratamiento inicial. Hay otras investigaciones que refieren los mismos resultados bajo ecografía en el tratamiento inicial realizándolo 2 veces por semana en lugar de todos los días.
Importante: La pérdida de la constancia en su ejecución, será totalmente determinante a la hora de encontrar resultados satisfactorios de los mismos.
Es frecuente la aparición de dolor en el tendón a tratar próximo a las 2 semanas del inicio de tratamiento, no debe interrumpirse en lo posible. Se sugiere realizar los ejercicios en periodo de no competición para obtener mejores resultados.
En las tendinopatias aquilianas, arroja mejores resultados cuando la lesión es en la porción media del tendón que en su inserción calcanea.
Bahr en el año 2006 publico los resultados comparados del tratamiento quirúrgico con trabajo excéntrico en sujetos con tendinopatia rotuliana y no se obtuvieron mayores diferencias entre los mismos.
A mi entender, los daños tisulares son generados a partir de patrones incorrectos de movimiento, donde una postura deportiva determinada colaborara para dicho estado de disfunción. Las estructuras a tratar deberán ser acompañadas por una terapia postural al fin de evitar probables nuevos episodios.
Carlos Trolla
Licenciado Kinesiólogo, Fisiatra y Osteopatía
Linkedin: CarlosTrolla
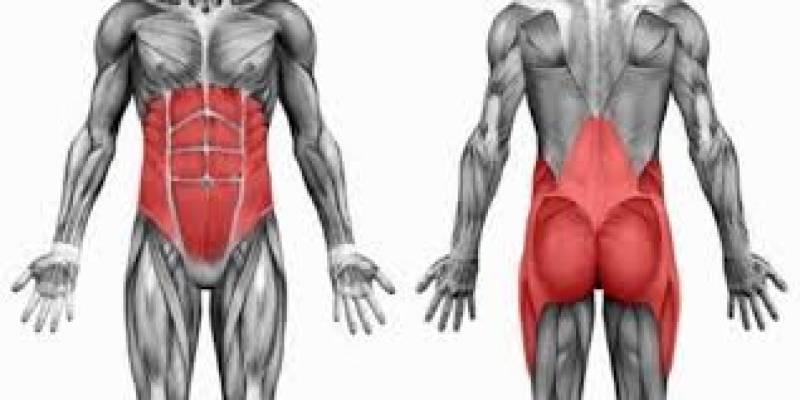
Cuando observamos un deportista de elite, nos damos cuenta que su zona abdominal presenta una musculatura marcada y teóricamente fuerte, pero claramente no es algo que sólo se vea en algunos deportes, sino que en todos los atletas de alto rendimiento, y esto tiene una simple explicación, la zona abdominal, la zona lumbar, la pelvis y la cadera, el llamado CORE, es el centro del cuerpo, el cual debe estar estable para poder darle un punto fijo a la extremidades para que se puedan mover normalmente y resistir las cargas que debe soportar el cuerpo con cada movimiento y en cada deporte.
"Core" es una palabra que proviene del inglés, y significa "centro" o "núcleo". Hace referencia a los músculos abdominales, lumbares, de la pelvis, los glúteos y la musculatura profunda de la columna. El núcleo es al hombre como las raíces son a un árbol. Es la base de todo movimiento y funcionamiento. Este núcleo se encuentra cerrado por arriba por el diafragma respiratorio, por adelante la musculatura abdominal, por atrás por los músculos propios de la espalda y por inferior se encuentra el diafragma pélvico.
Si practicás algún deporte, esta palabra debería ser básica en tu entrenamiento. Además, si pasas muchas horas frente a la computadora o le duele normalmente la espalda, ejercitar estos músculos te va a ayudar. De ellos se obtiene la mayor parte de la fuerza de tu cuerpo, ya que se utilizan para la mayoría de movimientos diarios como levantar un objeto pesado, dar una patada a una pelota o incluso mantenerse parado.
Las funciones del CORE
Esta región tan importante que debe ser estable para poder soportar la carga que recibe durante las diferentes actividades deportivas o del día a día. Especialmente en el deporte la carga que recibe la columna puede llegar a ser 6 veces el peso corporal lo que la hace una zona de frecuentes lesiones y dolores.
Sus funciones son: protección de la columna brindando soporte a la misma, medio de transferencia y distribución de energía desde y hacia las extremidades, estabilidad central o proximal para efectuar un movimiento distal, disminuyendo la carga compresiva de las distintas articulaciones.
Los músculos del CORE se dividen en tres grupos:
Los abdominales, que ayudan a la respiración, protegen los órganos internos y dan apoyo postural.
Los de la cadera, que sirven para mantenerla estable y permitir que desempeñe correctamente sus movimientos básicos.
Los de la espalda baja, que ayudan a mantener una postura adecuada.
¿Cómo entrenar los músculos del CORE?
Deben entrenarse para poder sostener la columna en una posición neutra, ya que es una posición en donde no existen cargas que puedan dañar las estructuras que conforman la columna, como discos, ligamentos, articulaciones y músculos. La posición neutra de la columna lumbar es con una leve extensión, llamada lordosis, esa posición es la que debemos mantener durante los ejercicios, evitando que aumente o que disminuya de forma repetitiva, ya que eso genera un estrés adicional.
Trabajar en conjunto (co-contracción) y no uno independiente del otro, por lo que el entrenamiento debe buscar reclutar todos los músculos de esta región de forma conjunta, de esta manera se hace mas eficiente el sistema de control de las cargas que se aplican en esta zona y podremos mantener una posición neutra por mas tiempo y con menos movimientos estresantes. Debido a eso es importante evitar hacer ejercicios fortalezcan de forma aislada los músculos como los clásicos abdominales, ya que generan un movimiento el cual no realizamos habitualmente, aumentan la presión en los discos vertebrales y aumentan la activación de un solo músculo como el recto abdominal.
Deben permitir el correcto movimiento de las extremidades, ya que normalmente si el CORE es estable, permitirá la correcta activación de los músculos de las extremidades lo que favorecerá la fuerza durante un impulso con las piernas o al lanzar un objeto. Al contrario, si el CORE no es lo suficientemente estable, otros músculos que no están preparados, van a intentar suplir esa función, en ese caso los músculos del múslo o del hombro van a aumentar su activación lo que genera sobrecarga de estos músculos que no están preparados para ello, lo que puede generar desgarros, tendinopatías u otras lesiones como la pubalgia e incluso lesiones en el hombro. Debido a eso las personas que presentan una buena fuerza y resistencia de la musculatura del CORE pueden generar mayor fuerza y potencia de los músculos de la extremidad inferior y superior.
El diafragma es un músculo que tiene una doble función, es un músculo respiratorio (inspirador) y estabiliza la región lumbo pélvica. Debido a eso , una correcta función del diafragma permitiría mantener estable la zona lumbo pélvica y paralelamente respirar normalmente. Para poder llevar esto al entrenamiento, se recomienda que los ejercicios de estabilización o fortalecimiento del CORE siempre se realicen respirando normalmente y no manteniendo la respiración
Para no fatigarse durante la carrera o cualquier demanda física se deben realizar ejercicios que mantengan una posición por tiempos mayores a 30 segundos.
La importante del CORE en el Running
Músculos del core potentes y resistentes colaboran con una postura correcta de la espalda, factor fundamental en la economía de carrera. Colocan la pelvis en la posición correcta, evitando curvas exageradas (y sus consecuentes dolores y lesiones) de la columna vertebral.En lo que hace al movimiento, tener abdominales fortalecidos, favorece a una mayor amplitud de movimiento en la zancada, a su vez que la potencian. Colaboran en la absorción del impacto del pie contra el suelo.Conectan la energía generada entre el braceo y la zancada, logrando una mayor propulsión. Mejora la estabilidad al correr, sobre todo cuando aparece la fatiga, brindando mejores sensaciones durante la carrera.
El tendón (y talón) de Aquiles fue bautizado por el luchador griego Aquiles, a quien le profetizaron que moriría en la Guerra Troyana. La madre de Aquiles, Tetis, intentó hacer inmortal a su hijo sumergiéndolo en el Río Estigia y logró hacerlo invencible en todos lados menos en el tobillo del cual lo sostenía. Estas leyendas sostienen que Aquiles murió en batalla al ser alcanzado por una flecha envenenada en el talón, de donde la expresión talón de Aquiles ha llegado a aludir a la única debilidad de una persona.
Dejando de lado la mitología griega, nos centramos en los tendones y la importancia en nuestro cuerpo. Los tendones son parte del llamado tejido conectivo del organismo, que, junto a los tejidos óseo y muscular, forman parte de la estructura básica y fundamental de nuestro sistema locomotor. El de Aquiles, es el tendón conjunto de los músculos gemelos y sóleo.
Los tendones no se lesionan de un día para otro, sino que son la consecuencia de lo que se denomina "microtrauma repetitivo". Esto significa que la mantención de una exigencia sobre un tendón, que supera su capacidad de adaptación y reparación, va produciendo cambios estructurales en él.
No se debe confundir una tendinitis (proceso inflamatorio) con una tendinosis (proceso degenerativo). Ambas son etapas de la enfermedad cuando un tendón ha sido sometido a sobreuso y puede llegar hasta la ruptura.
Causas
La causa traumática más común es la contracción brusca del tendón. Hay que tener en cuenta que el tendón de aquiles es un tendón biarticular; es decir, une la rodilla y el tobillo en un movimiento sincronizado que exige la relajación en un extremo cuando lo contraemos en el otro. Su misión de impulso durante la marcha o el salto, utiliza un punto de apoyo en las cabezas de los metatarsianos, una flexión plantar del pie y una extensión de la rodilla.
No es habitual que se de un corte del tendón de Aquiles, pero cuando se presenta debe ser muy bien cuidado y significa largos meses de recuperación. Si no se realiza una buena recuperación, el paciente puede quedar con dolor crónico, pérdida de la potencia de flexión plantar del pie o despegue de talón, sumado a alguna dificultad para la marcha normal.
Cómo se produce la ruptura
El principal motivo tiene relación con el estado del tendón. La rotura del tendón de Aquiles se produce en tejidos degenerados, de mala calidad, con o sin historia de dolores previos en el paciente. Una tendinitis mal cuidado o mal tratada puede derivar en un corte del tendón, esto porque la degeneración del tendón sigue avanzando debilitando la resistencia del tejido tendinoso. Se pueden presentar roturas parciales y totales.
Tratamiento
Resulta clave una buena rehabilitación kinésica para no quedar con secuelas, y así recuperar la función del pie, fortaleciendo y flexibilizando el triceps sural. Además, nos ayudará a disminuir el dolor postoperatorio, bajará la inflamación local y dará seguridad al paciente recuperando la marcha y reintegrándolo gradualmente al deporte y a sus labores de la vida diaria.
Hoy en día se prefiere una inmovilización corta tras la operación, con apoyo precoz del pie en equino, es decir, como en posición de puntillas, pero con apoyo total del pie a través de una órtesis. Esta posición de equino debe ir disminuyendo progresivamente y la idea es evitar el uso de yeso.
Para más consultas visitanos en www.kynet.com.ar
Desde la década del 60 se produjo un cambio en el paradigma de belleza promoviéndose el bronceado. Cambiaron entonces los hábitos de exposición solar. Se difundió el uso de lámparas de bronceado. Lamentablemente con ello aumento significativamente el cáncer de piel.
El sol emite 3 tipos de rayos ultravioletas (UV). Estos rayos se dividen, según su longitud de onda en UVA, UVB y UVC. Los UVA B son los más nocivos para la piel. La llegada de la radiación depende de la latitud, altitud, estación del año, hora, espesor de la capa de ozono, la presencia de nubes y de las superficies reflectoras.
Los rayos UVA, no son filtrados por la capa de ozono, ni las nubes, ni los vidrios y están presentes durante todo el día con la misma intensidad. Estos son los responsables del envejecimiento cutáneo y también de la producción de cáncer.
Los rayos UVB, son parcialmente bloqueados por la atmósfera y eventualmente por las nubes y tienen un pico de mayor intensidad entre las 10 y las 16 horas.
Estos se asocian a las quemaduras solares agudas y son los principales responsables del cáncer de piel.
Dada la estricta relación que existe entre la exposición solar y el desarrollo de cáncer de piel y el fotoenvejecimiento cutáneo nos parece fundamental difundir las precauciones que debemos tomar frente al sol.
¿Cómo protegerse correctamente del sol?
Aplicar protectores con factor 40 o mayor (habitualmente recomendamos 50). Los fotoprotectores son sustancias que actúan mediante la absorción o reflexión de las RUV.
Utilizar un fotoprotector de amplio espectro (UVA y UBV).
Colocarlo 30 minutos antes de la exposición.
Reaplicar el protector cada 2 a 3 hs.
Reaplicar luego de traspirar o sumergirse al agua.
Controlar su fecha de vencimiento.
No dejarlo destapado, expuesto al sol o al calor.
No olvidar de cubrir orejas, labios con protector solar.
Proteger los ojos: Existen lentes de sol con factor de protección solar (FPS) UVB_A (el sol puede generar daño ocular, entre otras cosas aumenta el riesgo de catarata)
No olvidar usar FPS en deportes o actividades al aire libre.
Usar Sombrillas de telas gruesas y oscuras y de tamaño grande
Sombreros de ala ancha.
Existe ropa con UPF (factor de protección ultravioleta), en líneas generales deberíamos elegir aquellas telas de trama mas cerrada y colores oscuros.
IMPORTANTE: los protectores NO están autorizados en menores de 6 meses, por lo que no deben estar expuestos directamente al sol y deben utilizar las otras medidas de cuidado (sombra y ropa).
Preguntas frecuentes:
:: ¿Puedo disminuir el FPS cuando estoy bronceado?
La respuesta es no. Un error frecuente es considerar que el bronceado nos protege. El bronceado no es un signo de salud de la piel.
:: ¿Solo hay que protegerse del sol en verano?
A pesar que nos acordamos de la Protección solar cuando llega la época del verano recordemos que la radiación también existe en invierno por lo que deberíamos mantener La protección frente a la radiación ultravioleta (RUV) también en esa época del año.
:: ¿Puedo maquíllame si me puse protector solar?
Sì. Existen los protectores con color o podemos maquillarnos sobre el producto
¿Cuándo estoy abajo del agua estoy protegido?
A pesar que hay una disminución del alcance de la RUV, A medio metro debajo del agua llega el 40% de RUV. Además recordemos que la nieve refleja gran parte de la RUV (llega al 80%), También reflejan el agua (10%), la arena y el cemento (15%)
:: ¿Es necesario usar FPS en días nublados?
Las nubes dejan pasar el 80% de la RUV por lo que hay que protegerse aún si el día esta nublado. Otro error frecuente es considerar que estar detrás de un vidrio nos protege. Los vidrios comunes dejan pasar la RUV-A.
:: ¿Puedo usar FPS de adultos en niños de más de 6 meses?
La recomendación es utilizar los protectores pediátricos ya que la composición no es la misma.
No es necesario esconderse del sol, sólo hay que protegerse.
Dra. Anabel Panizzardi
Dermatóloga Kynet Recoleta
Está claro que en invierno uno piensa dos veces a la hora entrenar al aire libre. Pero teniendo en cuenta que el invierno dura varios meses, y con grandes comidas (y calorías) de por medio, dejar de hacer deporte no es una buena opción.
Una solución a las bajas temperaturas es entrenar con la ropa adecuada. Usar remera térmica (y que esta sea la primera capa), campera rompeviento e inclusive gorro de lana (antiguamente llamado pasamontaña) y guantes es importante. Lo mismo que las medias, tienen que ser lo suficientemente impermeables y que expulsen el sudor para mantener los pies calientes y secos. Siempre hay que intentar que las prendas que llevemos sean transpirables, ya que tejidos como el algodón, al transpirar, se empapan, aumentando la sensación de frío.
Con el frío, el cuerpo se encuentra entumecido y cuesta ponerse a entrenar. Sin embargo, empezar el entrenamiento de manera progresiva es la mejor forma de que los músculos se calienten y agarremos el ritmo adecuado en pocos minutos. Aunque los ejercicios de calentamiento son muy importantes en todo tipo de clima, más lo son cuando las temperaturas son bajas, ya que es más difícil calentar los músculos y los músculos fríos son vulnerables a las lesiones. Una opción que prefieren muchos es hacer ejercicios suaves de calentamiento antes de salir a correr.
Correr o hacer actividades en grupo en grupo o con alguien es clave! Si quedas con otra persona, no te va a resultar tan fácil cancelar el entrenamiento ya que vas a tener que justificar el porqué lo dejas plantado y esto puede marcar la diferencia.. cuando una suave y lejana voz empiece a sonar dentro de tu cabeza protestando cada vez que pienses en salir a correr con frío :)
Si es posible ni bien terminas de entrenar cambiate la ropa y ponete ropa seca. Calentarse otra vez es una prioridad después de entrenar con mal tiempo. Vas a estar más cómodo y evitarás enfriarte o enfermarte.
¿Y la alimentación?
En invierno preferimos comidas calientes y que obviamente son más pesadas que en épocas calurosas. Pero si vas a salir a correr, es mejor no hacerlo con el estómago demasiado lleno (sea verano o invierno) ya que puede generar malestar. Lo ideal es adaptar la cantidad de alimentos a la intensidad del entrenamiento.
Por otro lado, es aconsejable aumentar el consumo de vitamina C para ¨prevenir¨ resfríos y aprovechar sus propiedades antisépticas y antiinflamatorias. La encontramos en frutas cítricas (naranja, mandarina, pomelo, limón, melón, kiwi) y verduras (coliflor, repollo, repollitos de Bruselas).
La hidratación cobra importancia con bajas temperaturas porque el organismo tiende a almacenar energía en forma de calor ante la baja temperatura, de manera que la sensación de sed no es tan intensa en invierno como en verano. Por eso hay que tratar de mantener el cuerpo bien hidratado con agua o bebidas isotónicas.
Al hablar de salud y prevención en el deporte, lo primero que deberíamos pensar es en los estiramientos o elongación. Es probable que sea la parte más aburrida por la ansiedad de empezar la actividad física o la pereza de realizar la elongación una vez terminada, pero no por eso no es importante y deberíamos prestarle atención.
Los músculos son como bandas elásticas, cuanto más se estiran, más flexibles se vuelven. Si tus músculos son flexibles, lograrán una movilidad más fluida y suelta, y serán menos propensos a sufrir una lesión, dolores o molestias. A la vez, la elongación ayuda a mantener los músculos distendidos, lo que mejora notablemente la flexibilidad para inclinar y balancear el cuerpo sin lastimarse.
Entrada en calor
Antes de iniciar la actividad física es importante realizar la entrada en calor y elongación, de modo que los músculos puedan rendir más, se eviten lesiones y se disponga de la máxima energía para disfrutar la actividad. El objetivo central del calentamiento y la elongación es incorporarse en forma progresiva al nivel deseado, permitiendo la adaptación del corazón, la circulación sanguínea, la respiración y el trabajo a nivel de tendones y músculos. Al elevar la temperatura muscular y tendinosa se mejora la condición en la unidad neuromuscular, aumenta el flujo sanguíneo local, el intercambio metabólico y la actividad enzimática, y disminuye la viscosidad muscular.
Se debe por tanto estirar de forma controlada y con mucha paciencia todos aquellos músculos que vayamos a utilizar, o por lo menos, los grupos musculares más grandes y de más uso. Es importante controlar que se realicen correctamente los ejercicios de elongación, ya que justamente, hacerlos mal también puede ser peligroso y puede llevar a lesionarnos
Enfriamiento
Cuando un músculo se utiliza repetidamente, el ácido láctico comienza a actuar sobre el músculo. Cuando la actividad física se detiene, los músculos se retraen y esta acumulación de ácido láctico produce dolor muscular. Por eso es necesario es muy importante el enfriamiento o cool down y no detener la actividad física de golpe. Este enfriamiento consiste en bajar lentamente la intensidad y realizar ejercicios de elongación para eliminar el ácido láctico acumulado en los músculos y evitar el dolor de los próximos días.
Algunos tips que te pueden servir:
Estira los grupos musculares de proximal a distal manteniendo 30 segundos cada uno. Evita lo rebotes, en preferible llegar al punto máximo de elongación y mantener, o una vez alcanzado ese punto, inspirar profundo y volver estirar más lejos para volver a mantener. No aguantes la respiración, es conveniente respirar lento y profundo. Busca ejercicios nuevos, hay muchas variantes y formas de elongar. Relajate, afloja los hombros y cuello, que la elongación fluya, no te tensiones.
La rotura del ligamento cruzado anterior (LCA) de la rodilla es una lesión ligamentosa frecuente, especialmente en la práctica deportiva, siendo el mecanismo más común de lesión el trauma indirecto, donde habitualmente están involucradas fuerzas de desaceleración, hiperextensión y rotación. En algunos estudios la rotura aislada del LCA representa el 40% del total de las lesiones ligamentosas y un 35% adicional asociada a lesión de otros ligamentos, con mayor frecuencia a la del ligamento colateral medial.
El LCA es uno de los más importantes de la rodilla porque la estabiliza en el sentido anteroposterior y rotacional y trabaja junto con el Ligamento Cruzado Posterior (LCP) permitiendo una función estable de la rodilla en deportes que involucran repentinos cambios de dirección y velocidad, como el fútbol, basket, sky, hockey y rugby, entre otros, donde el ligamento está en riesgo de estirarse más de lo normal, tensando su resistencia con su consecuente ruptura.
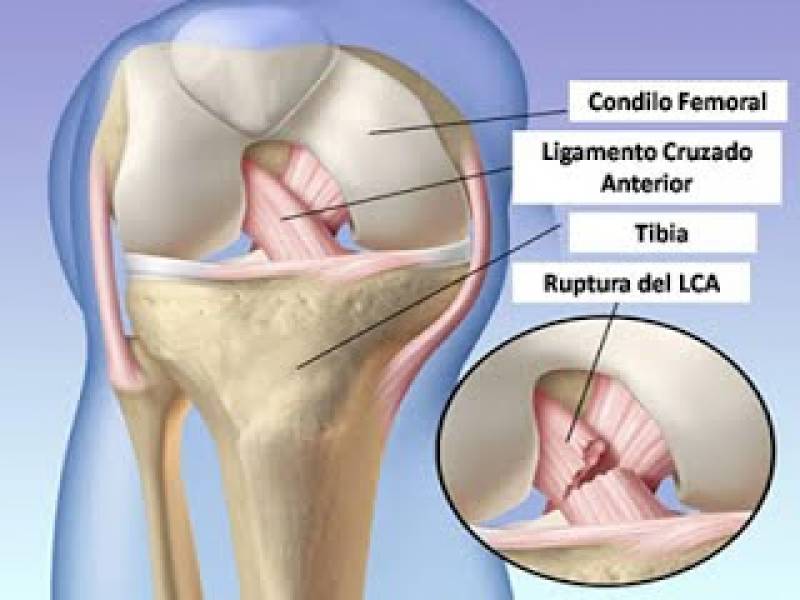
Su principal función es frenar el desplazamiento anterior de la tibia, por otra parte es fundamental en el control rotacional de la rodilla. El LCA en general se lesiona bajo mecanismos de baja energía, en donde principalmente existen rotaciones, giros o torsiones a través de la rodilla. Esto puede suceder al caer luego de un salto, cambios de dirección y desaceleraciones durante una carrera mientras se realiza algún deporte. En otros casos puede suceder luego de un contacto violento directo en la rodilla con otra persona, que por ejemplo, cae sobre esta.
Es importante saber que lamentablemente el LCA no tiene la capacidad de repararse por sus propios medios y en muchos casos la rodilla no es capaz de funcionar de forma adecuada sin este ligamento. La recomendación actual es que los pacientes que realizan actividades deportivas se deben realizar una reconstrucción del LCA mediante una cirugía, para recuperar la anatomía similar a la normal. Una posible complicación por no someterse a la cirugía es la artrosis prematura.
En el momento que ocurre la lesión, es posible que se escuche un ruido dentro de la rodilla, seguido de una sensación de inestabilidad, y generalmente un aumento de volumen relativamente rápido dentro de esta articulación.
- Dolor e inflamación. Algunas veces los deportistas ignoran estos síntomas y vuelven al deporte, sin embargo, cuando existe inestabilidad las probabilidades de agregar otras lesiónes están siemrpe presentes.
- Pérdida de los rangos totales de movilidad por dolor y aumento del contenido líquido dentro de la rodilla.
- Dificultad para mantener control de la extremidad inferior afectada y por lo tanto para caminar.
Quienes consultan por una lesión crónica, lo hacen por una historia de inestabilidad, principalmente en actividades deportivas. Esta inestabilidad la describen como una sensación de que la rodilla se me va, lo cual técnicamente es conocido como fallo y ocurre por la ausencia de un freno a la traslación anterior. Esto tiene como consecuencia un deterioro del cartílago articular, derivando finalmente en una artrosis de rodilla.
Para confirmar la rotura del LCA se deben considerar tres pilares: lo primero es la historia del accidente, es decir, cómo ocurrió, para determinar qué estructuras se dañaron. Segundo, examen físico a través del test de Lachman, con el fin de evaluar si la tibia se traslada hacia adelante; el test de Pivot Shift, para ver la estabilidad rotacional, y por último, se observa si hay derrame articular (líquido dentro de la rodilla). Una vez que se tiene una idea de lo que está pasando se confirma el diagnóstico mediante una resonancia magnética.
El tratamiento depende de la edad del paciente y del estilo de vida que tenga. En los menores de 40 años la cirugía es lo recomendable. Entre 40 y 50 años se debe considerar el nivel de actividad física que realiza la persona, y en los mayores de 50 es poco probable que se opere, a menos que el paciente tenga dificultades con actividades diarias como subir las escaleras o bajarse del auto.
El tejido que reemplazará el LCA dañado proviene de su propio cuerpo y se denomina autoinjerto. Los dos lugares más comunes para tomar el tejido son del tendón rotuliano (Hth) o de los tendones de los músculos isquitibiales (StRI). Hay ventajas y desventajas en todas las fuentes de injertos, el traumatólogo decidira cual es la más conveniente.
El procedimiento por lo regular se realiza por medio de una artroscopia de rodilla. En este procedimiento se inserta una cámara diminuta dentro de la rodilla a través de una pequeña incisión quirúrgica. La cámara va conectada a un monitor de video en el quirófano y se utilizará para revisar los ligamentos y otros tejidos de la rodilla. El cirujano hará otras pequeñas incisiones alrededor de la rodilla, reparará cualquier daño encontrado y luego reemplazará el LCA. El ligamento viejo se retira utilizando una rasuradora u otros instrumentos. Se hace una incisión más grande, a través de la cual extraerá el autoinjerto (ya sea del tendón rotuliano o isquiotibiales). Luego, se realizan túneles en el hueso para pasar el nuevo tejido. El nuevo tejido estará en el mismo lugar del LCA dañado. El cirujano fijará el nuevo ligamento al hueso con tornillos u otros dispositivos para mantenerlo en su lugar. A medida que sana, los túneles del hueso se llenan, esto sujeta el nuevo ligamento en su lugar. Al final de la cirugía, el cirujano cerrará las incisiones con suturas (puntos) y les colocará un apósito.
La mayoría de las personas pueden irse a su casa el mismo día de la cirugía. Tal vez tenga que usar férula durante las primeras 1 a 4 semanas. Posiblemente también necesite muletas por 1 a 4 semanas. A la mayoría de las personas se les permite mover la rodilla inmediatamente después de la cirugía ya que ayuda a prevenir la rigidez. Puede ser necesario un medicamento para manejar el dolor.
En cuanto a tratamiento de kinesiología debemos comentar que es importante realizar un trabajo kinésico pre-operatorio con la finalidad de trabajar la movilidad y fortalecimiento muscular, y preparar al paciente para la recuperación posterior a la cirugía.
En el tratamiento post quirúrgico se deben conjugar varios factores siendo los principales: estabilidad del injerto, confianza del paciente, tiempos de reparación del tejido (proceso de ligamentización) y opinión del equipo médico tratante.
Los objetivos en fases iniciales son similares independiente de la técnica quirúrgica: disminuir dolor e inflamación, recuperar el rango de movilidad completo con énfasis en la extensión de rodilla y normalizar la marcha (progresando a carga completa). Con el paso de las semanas, y respetando los tiempos de ligamentización, se va ir avanzando a ejercicios de activación muscular, propiocepción, fortalecimiento, estabilidad del CORE.
Entre el 4to y 5to mes se comienzan con ejercicios de retorno deportivo pensando en la actividad específica del paciente y los ejercicios de control neuromuscular que su deporte requiera.
Una vez finalizado el proceso de rehabilitación y de fortalecimiento en gimnasio se somete al paciente a una serie de evaluaciones funcionales tanto de la extremidad operada como de la persona en su integridad, todas estas evaluaciones son necesarias para evaluar criterios de alta deportiva del paciente
:: Beber 2 litros de agua por día
:: Evitar el alcohol y el cigarrillo
:: Mantener una dieta equilibrada rica en frutas y verduras
:: Limpieza diaria para evitar que los poros se obstruyan. Cada tipo de piel puede requerir un producto distinto. Así aquellas pieles seborreicas requerirán jabones que ayuden a eliminar el residuo graso. Las pieles sensibles se benefician de limpiadores con PH5.Para el cuerpo se recomiendan jabones cremosos. En líneas generales se desaconsejan los jabones con antisépticos.
:: Realizar actividad física regularmente
:: Evitar el uso de ropa muy ajustada (no elástica)
:: Utilizar protector solar preferentemente de 50, aplicándolo media hora antes de exponerse y reiterándolo cada 2 horas y después de meterse al agua
Peeling
El Peeling es una práctica dermatológica muy utilizada que consiste en la exfoliación mecánica (microdermoabrasión) o a través de la aplicación tópica de un preparado químico capaz de provocar una destrucción limitada y controlada de la epidermis y de las primeras capas de la dermis.
El objetivo es lograr una correcta reconstrucción dérmica y epidérmica para dar lugar a un tejido dérmico más engrosado y rico en fibroblastos, cuyas fibras serán más numerosas y estarán mejor orientadas. Dependiendo de la cantidad de pigmento y la profundidad del mismo podrá lograrse también desaparición o disminución del pigmento melánico.
Los resultados pondrán en evidencia una piel más consistente al tacto, más elástica, más rosada más lisa, con disminución de las arrugas y de las cicatrices no fibrosas.
Patologías que se benefician del Peeling:
Acné Seborrea (piel grasa)
Piel gruesa
Rosácea
Fotoenvejecimiento
Melasma
Otras: Hiperpigmentaciones, Cicatrices superficiales.
Preguntas Frecuentes sobre Peeling:
¿Se puede realizar Peelings durante el embarazo?
Preferiblemente se postergan hasta después del parto.
¿Puede realizarse Peelings si tengo una lesión en el área a tratar?
Esto deberá evaluarse en la consulta dependiendo de qué lesión se trate. Por ejemplo, se aconseja no aplicar en el momento de una recurrencia de herpes, y es importante informar el antecedente de herpes para poder la profilaxis adecuada antes del procedimiento.
¿Qué inconvenientes /contraindicaciones puede haber para realizar un Peeling?
Nuevamente cada caso hay que discutirlo en forma particular. En líneas generales los Peelings deben evitarse en caso de tratamientos con isotretinoina, exposición solar, embarazo.
¿Qué precauciones debo tomar luego de un Peeling?
El Peeling genera una disminución de la primera barrera de protección frente a las infecciones que es la piel, por tal motivo es fundamental realizar una adecuada higiene de la piel en los días subsiguientes al Peeling; aplicar adecuada humectación con un emoliente suave, debe esperar el tiempo prudencial que se aclarara en la consulta médica para reiniciar los tratamientos con ácidos o despigmentantes domiciliarios.
¿Cuándo puedo reiniciar el Protector solar?
El protector solar que recomendamos es de 50 y debe colocarse desde el primer día de realizado el Peeling. Esto es fundamental para disminuir el riesgo de hiperpigmentación.
¿Con qué frecuencia debe realizarse un Peeling?
La frecuencia con la que se realice el Peeling dependerá del objetivo del tratamiento y de la sustancia empleada. La recuperación posterior puede variar desde unas horas hasta unos días, tiempo que será indicado por el médico, así como los cuidados previos y posteriores.
Mesoterapia
La mesoterapia es el procedimiento que consiste en la infiltración de pequeñas cantidades de medicamento en la dermis a través de múltiples microinyecciones. El objetivo es lograr la aplicación del medicamento en el sitio en el cuál se encuentra la patología. La inyección dérmica evita que el medicamento pase a circulación general en forma significativa, la piel absorbe redistribuye y actúa como reservorio del medicamento. La combinación de distintos fármacos se adecua a cada patología.
La mesoterapia se emplea en tratamientos capilares (alopecia areata, alopecia androcronogenética), faciales y corporales.
La mesoterapia facial es un tratamiento indicado en el envejecimiento cutáneo con diferentes grados de flaccidez y para mejorar el tono, la elasticidad y la calidad de la piel. Las arrugas finas (no las gruesas) se atenúan al mejorar la turgencia. También se utiliza como tratamiento de la celulitis y estrías.
Otros usos: cicatrices hipertróficas-queloides, liquen hipertrófico.
Contraindicaciones: Herpes simple en actividad, embarazo-lactancia, alteraciones de la coagulación. Evitar baños de inmersión, uso de piletas de natación así como el uso de cremas o lociones durante las primeras 24hs.
Las técnicas de aplicación pueden ser:
:: Técnicas manuales
:: Técnicas asistidas con pistolas
Dra. Anabel Panisardi
Dermatóloga de Kynet
La fascia plantar es una estructura fibrosa muy parecida a un tendón, que tiene el poder de absorber el impacto y proteger los huesos del pie. Está unida a los músculos y los ligamentos del pie. Al caminar o correr, la planta del pie distribuye el peso del cuerpo y absorbe los impactos en varios puntos de la fascia, uno de ellos ubicado en el hueso del talón. El impacto repetitivo puede desencadenar un proceso inflamatorio y con el correr del tiempo hacer que pierda su elasticidad y se convierta en una especie de cuerda que no se estira muy bien. Su sobrecarga puede provocar desgarros en su inserción posterior con inflamación de los tejidos que la rodean incluyendo el hueso.
La fascia plantar está diseñada para soportar una cantidad relativamente pequeña de presión, siendo el resto de músculos de los pies los encargados de administrar la mayor parte de la carga que llega a ellos. Cuando esos músculos no funcionan correctamente, la carga se transfiere a la fascia plantar.
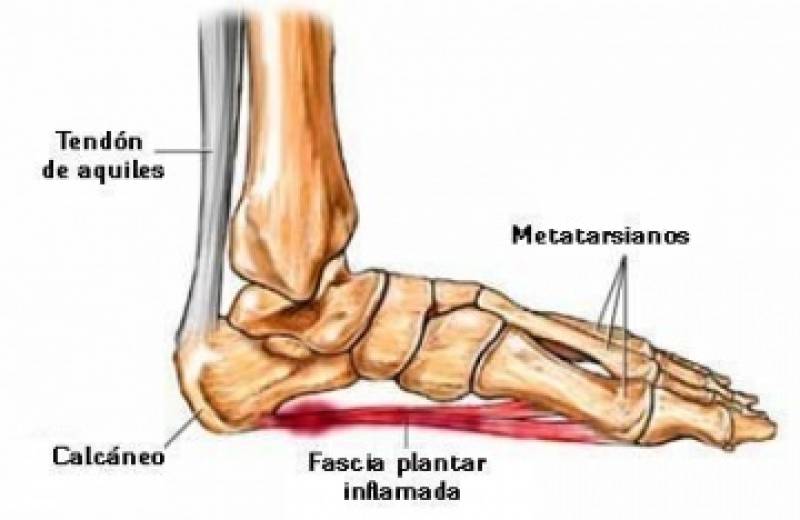
- Problemas con el arco del pie (tanto pie plano como arco plantar alto).
- Correr largas distancias, especialmente correr cuesta abajo o sobre superficies desiguales.
- Aumento repentino de peso u obesidad.
- Debilidad en los músculos del pie.
- Primer dedo del pie (dedo gordo) débil y/o desalineado.
- Gemelos y sóleos acortados.
- Fascia plantar tensa.
- Zapatillas con soporte de arco deficiente o suelas blandas.
- Mala técnica de carrera.
Es una de las lesiones más frecuentes del corredores de calle y trail. Se observa tanto en hombres como en mujeres y casi siempre afecta entre los 40 y 70 años. Es una de las dolencias ortopédicas más comunes relacionadas con el pie. Con frecuencia, se piensa que la fascitis plantar es causada por un espolón en el talón, pero las investigaciones han determinado que esto no es así. En las radiografías, se observan espolones en el talón en personas con y sin fascitis plantar.
La queja más común es el dolor y la rigidez en la parte inferior del talón. El dolor puede ser sordo o agudo. La planta del pie también puede doler o arder.
El dolor generalmente es peor a la mañana cuando se dan los primeros pasos, después de pararse o sentarse, al subir escalas y después de actividad intensa. Se puede desarrollar de manera lenta con el tiempo o repentinamente después de una actividad intensa.
- Masaje de descarga de los músculos cortos del pie y de toda la planta, con amasamientos nudillares y fricciones cortas longitudinales.-
- Masaje transverso profundo en la inserción del calcáneo, según la técnica de Cyriax.
- Electroterapia antiinflamatoria y ultrasonido.
- Estiramientos de los músculos cortos del pie y largos de la pierna (músculo pedio, músculos tibiales y tríceps sural).
- Relajación de toda la cadena flexora (principalmente el gemelo).
- Aplicación de hielo después de correr y al terminar el día.
- Dosificar cargas de entrenamiento y corregir técnicas de carrera.
- Vendaje funcional tipo taping para evitar la inflamación por repetidos impactos.
- Talonera de descarga o plantillas.
La Hidroterapia es un plan de ejercicios terapéutico en el agua, es ideal debido a la las propiedades del agua que permiten la realización de movimientos, disminuyendo la carga sobre la articulación y los músculos. Es altamente recomendable para lesiones articulares.
Es un método muy eficaz para aliviar el dolor y promover el bienestar en una serie de áreas diferentes, y también desempeña un papel importante en el alivio de la ansiedad y la tensión.
Los beneficios de la Hidroterapia
:: Se pueden realizar ejercicios terapéuticos sin sentir dolor
:: Aumento de la movilidad general
:: Relajación muscular
:: Disminución del dolor articular y muscular
:: Fortalecimiento muscular al trabajar contra la resistencia del agua
:: Reducción del edema y mejora de la circulación
- eliminar video -
La postura tienen gran trascendencia en la aparición de patologías de las cervicales. Cualquier posición mantenida durante largo tiempo resulta perjudicial para los músculos y las vértebras del cuello; por ello, debemos evitar permanecer en la misma pose de manera prolongada e impedir que se acumule tensión en dichas zonas.
Hay que recordar que existen trabajos y actividades (trabajos de oficina, conductores, amas de casa... ) que obligan de forma permanente a forzar la musculatura del cuello.
Causas del dolor cervical:
La salud y el buen funcionamiento de toda la columna vertebral depende de varias causas, como una dieta de calidad, ejercitación, correcta postura y cuestiones emocionales.
Sin embargo, un dolor cervical se produce cuando:
- Hay algún movimiento brusco de cuello o cabeza, como cuando se realiza algún ejercicio físico sin calentamiento previo.
- Se tiene una mala postura corporal, encorvamiento de los hombros y espalda superior. Esta postura provoca que las vértebras estén soportando demasiado peso, llegando a cansarse y a producir dolor.
- Se acumula exceso de tensión, la cual puede llegar a concentrarse en esta zona con gran facilidad.
- Vida sedentaria.
- Estar mucho tiempo sentado, con una mala postura mantenida de forma prolongada.
- La artrosis cervical.
- Obesidad.
- Debilidad muscular.
- Problemas de depresión, ansiedad, estrés, etc.
Una mejor postura
Es básica para mantener la salud de la columna cervical. Es necesario que vigiles constantemente tu postura, tratando de no encorvar la espalda ni flexionar el cuello hacia delante o dejar caer los hombros hacia el frente, pues todo esto crea mucha tensión y fatiga muscular.
El factor emocional
El dolor cervical es común cuando hay una falta de comprensión emocional, lo cual provoca que las cervicales y el cuello, que se encuentran en una zona muy sensible ya que es la zona de ataque del cuerpo, se acumule gran tensión debido a la resistencia que impone el no saber que hacer con sentimientos como la ira, el miedo, la ansiedad, etc. El exceso de control emocional puede generar gran carga energética en esta zona, tensando severamente los discos intervertebrales y la musculatura correspondiente a esta zona. El resultado será un dolor fuerte de cuello.
Ejercitación para las Cervicales
- Es necesario -además de realizar 30 minutos de ejercicio al día, como correr, nadar, andar en bici, practicar yoga, etc.- dedicar unos minutos a estirar y fortalecer la zona del cuello.
Para esto, basta que realices giros suaves de tu cabeza de un lado hacia el otro, tratando de empujar tu cabeza con tu mano colocada en tu barbilla, deteniendo el movimiento unos segundos cuando sientas el tirón en el cuello, sin lastimarte.
- También es buen ejercicio agachar la cabeza tratando de tocar con tu barbilla tu pecho y empujando suavemente tu cabeza con tus manos, sintiendo como se estiran tus cervicales.
- Y por último, move tu cuello suavemente en varias veces en distintas direcciones. Una variación de este ejercicio es levantar los brazos y empujarlos hacia atrás mientras moves el cuello.
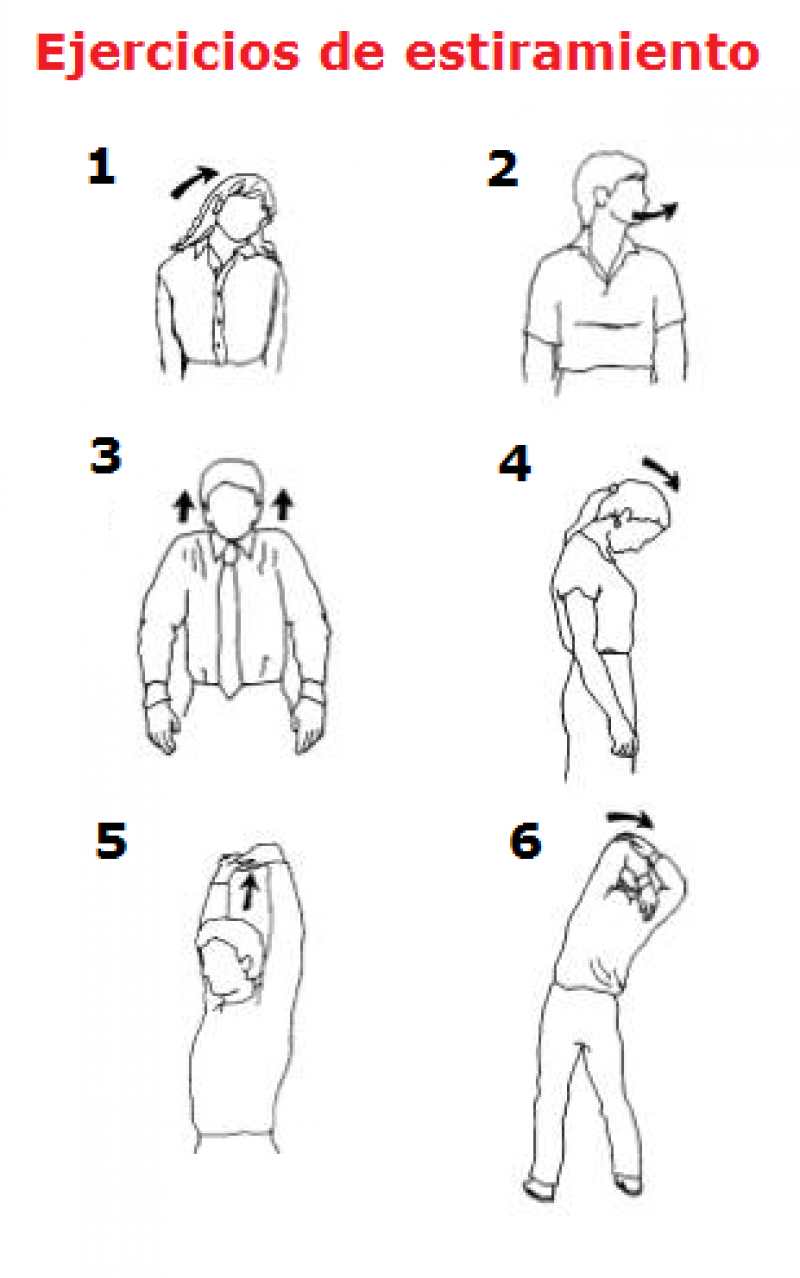
La evaluación de salud cardiovascular en DEPORTISTAS.
La concientización de la población en general sobre los beneficios que provoca en la salud física y emocional la práctica deportiva programada y sostenida en el tiempo llevó a que aumentara significativamente la cantidad de individuos que practican deporte.
Este hecho, junto a tantos otros avances en salud, vino de la mano de un aumento en la calidad y expectativa de vida del ser humano.
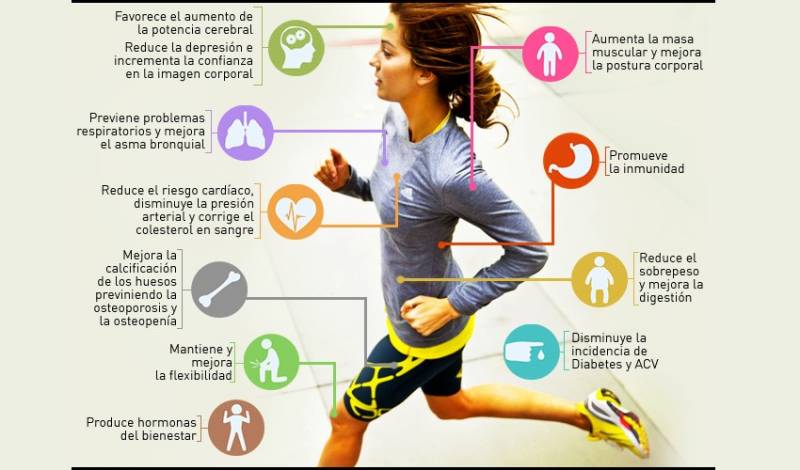
Paralelamente se sucedieron algunos fenómenos desafortunados e impactantes, vinculados con la muerte de deportistas durante la práctica misma de su actividad.
La muerte súbita del deportista es aquella que se produce de manera repentina, o inesperada (no violenta, ni traumática). En la mayoría de los casos tiene causa cardíaca (80% a 90%), y ocurre en un corto período de tiempo (dentro del período de 1 hora luego de presentarse lo síntomas) en personas con enfermedad cardíaca previa conocida, o desconocida.
Carreras populares, competiciones ciclistas, partidos de fútbol lamentablemente cada vez son más los escenarios en los que ocurren accidentes que en ocasiones acaban con la vida del deportista.
Es evidente que el mundo de las carreras populares y pruebas de gran esfuerzo vive un boom. Son miles las personas que se han aficionado al running y la participación en las distintas pruebas atléticas ha aumentado significativamente.
Desgraciadamente, con este auge de también ha aumentado el número de muertes súbitas. Aunque no se ha confirmado el número oficialmente, varios informes sitúan la cifra en 200 fallecidos al año en España, por ejemplo, por causas desconocidas en distintas pruebas deportivas. En la mayoría de casos, se trata de muertes por miocardiopatía hipertrófica, una causa que puede diagnosticarse con un chequeo médico deportivo completo capaz de detectar posibles anomalías.
No se pueden relacionar estas muertes a una prueba atlética en concreto o a un nicho de edad determinada puesto que los registros muestran que los accidentes tanto han sucedido al final de una maratón como al iniciar un triatlón, en personas de sexo femenino y masculino y con independencia del estado físico de las mismas. Y a raíz de los últimos casos se ha abierto un debate sobre la preparación y disposición de las personas que se inscriben a pruebas de alta exigencia para el organismo, así como de su conocimiento sobre el estado físico de su cuerpo.
Por este motivo, los reconocimientos médico-deportivos son un elemento clave para garantizar la práctica de cualquier deporte de un modo seguro.
No sólo es importante saber cómo está el corazón; una correcta exploración del aparato locomotor, el estado de las articulaciones y una valoración nutricional del deportista en relación con la actividad física que realiza y la frecuencia con la que la practica deporte son también elementos clave que permiten diagnosticar posibles problemas.
Posibles causas de la muerte súbita en deportistas:
- Arritmias cardíacas.
- Anormalidades estructurales del corazón: infarto de miocardio, miocardiopatías, enfermedades congénitas del corazón.
- Enfermedades inflamatorias del corazón: miocarditis.
- Arritmias: hereditarias (congénitas) o adquiridas.
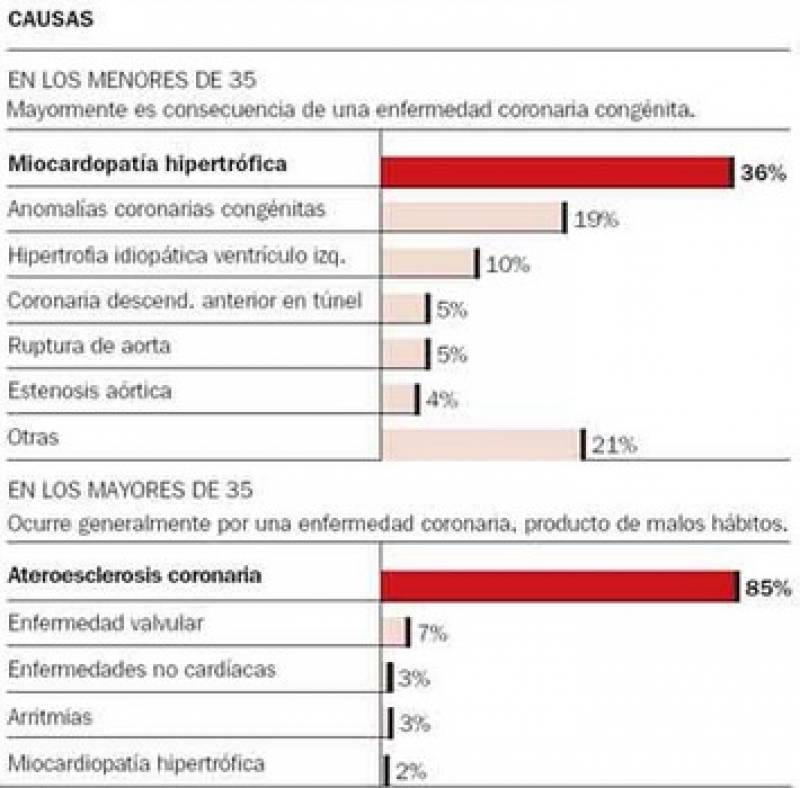
Si bien los accidentes fatales se producen en deportistas de todas las edades, existen picos de incidencia entre los 20 y 29 años (enfermedades congénitas / hereditarias), y entre los 45 y 75 años (enfermedad coronaria).
¿Qué podemos hacer para disminuir la probabilidad de que presentemos problemas cardiovasculares durante la práctica deportiva?
PREVENCION. El chequeo médico periódico que se realiza para detectar posibles causas de muerte súbita.
Objetivos de la evaluación médica previa al inicio de la práctica deportiva
- Determinación del estado de salud general.
- Determinación de la condición física, o nivel de rendimiento.
- Detección de condiciones predisponentes de lesiones, o de eventuales problemas de índole cardiológico.
- Valoración del grado de madurez biológica.
- Detección de anomalías congénitas predisponentes.
VALORACION MÉDICA PREVIA AL INICIO DE LA PRÁCTICA DEPORTIVA.
- Interrogatorio, historia clínica.
- Examen físico.
- Métodos complementarios, de ser estos necesarios.
VALORACION DE SEGUIMIENTO.
Su periodicidad, y complejidad estará dada por los resultados de lo observado en la valoración inicial, aunque en términos generales, los deportistas deben ser evaluados por un cardiólogo una vez al año.
¿Qué datos se tienen en cuenta en el momento de evaluar a un deportista?
- Antecedentes personales y familiares: sedentarismo, alcohol, práctica deportiva ocasional, medicamentos, consumo de drogas.
- Síntomas previos: dolor de pecho, fatiga, palpitaciones, desmayos.
- Factores de riesgo para enfermedad cardiovascular: hipertensión arterial, colesterol elevado, diabetes, tabaquismo, antecedentes familiares de enfermedad coronaria en etapa joven de la vida.

¿Cuáles son los métodos complementarios de los que disponemos a la fecha, para profundizar en la evaluación de la salud cardiovascular del deportista?
- Electrocardiograma: analiza la actividad eléctrica del corazón, y a partir de esto permite detectar un gran número de alteraciones que sugieren la presencia de enfermedad cardíaca.
- Ergometría de 12 derivaciones: analizar la evolución de la actividad eléctrica, y de la frecuencia cardíaca, y de la presión arterial durante el esfuerzo en bicicleta fija, o en cinta. También analizar la presencia, o no síntomas durante el esfuerzo.
- Eco estrés con ejercicio: se agrega a la ergometría el análisis de la motilidad parietal del músculo cardíaco antes, durante, y después del ejercicio.
- Doppler color de vasos de cuello: detecta la presencia de depósitos de colesterol en las arterias, lo que permite diagnosticar la presencia de aterosclerosis antes de que de síntomas.
- Holter de 3 canales: análisis de 24 horas de duración de la actividad eléctrica del corazón.
- Presurometría de 24 horas: control de muchos registro de valores de presión arterial a lo largo de todo un día.
- Otros estudios más complejos, a usarse en casos puntuales: tomografía cardíaca, resonancia magnética nuclear, estudio electrofisiológico, cámara gamma, cinecoronariografía.
Queda a criterio del cardiólogo la apropiada selección de estos métodos.
El pronóstico, o tasa de supervivencia depende de factores tan importantes como la evaluación previa: nos referimos a la presencia en el lugar del evento de personal capacitado en RCP, de un cardiodesfibrilador, y del rápido traslado a un centro asistencial.
A pesar de esto, la tasa de supervivencia luego de una muerte súbita es realmente baja: de ahí surge la importancia de realizar los controles cardiológicos previos.
Como conclusión, podríamos decir: la práctica de deporte es sin duda un hábito saludable, sin embargo, cada persona debe competir sabiendo que es apto para la práctica de la actividad deportiva que vaya a realizar y conociendo los límites entre los que debe moverse en cada etapa de su recorrido como deportista ya sea aficionado o profesional.
Dr. Federico López
Cardiólogo
M.N. 88389
Servicio de Cardiología Kynet
La pubalgia es un dolor localizado a nivel del pubis, con irradiación hacia la ingle o al bajo abdomen.
Se trata de una lesión incapacitante y muy molesta. Provoca un dolor que puede tardar semanas e incluso meses en desaparecer y no solo resulta invalidante para la práctica deportiva, sino que incluso puede ser muy incómodo para realizar actividades cotidianas.
Es más frecuente en los hombres que en las mujeres y sobre todo son los futbolistas los que más la sufren ya que realizan movimientos explosivos con cambios de dirección y al pegarle a la pelota más con una pierna que con la otra generan una asimetría donde el pubis se ve traccionado por distintas fuerzas lo provoca su inflamación.
El cuadro doloroso se produce en la región de la pelvis que tiene como origen una inflamación en la zona de inserción de la musculatura abdominal en el borde superior del pubis y de la musculatura aductora que va desde la cara interna del muslo hacia el borde inferior de este mismo hueso.
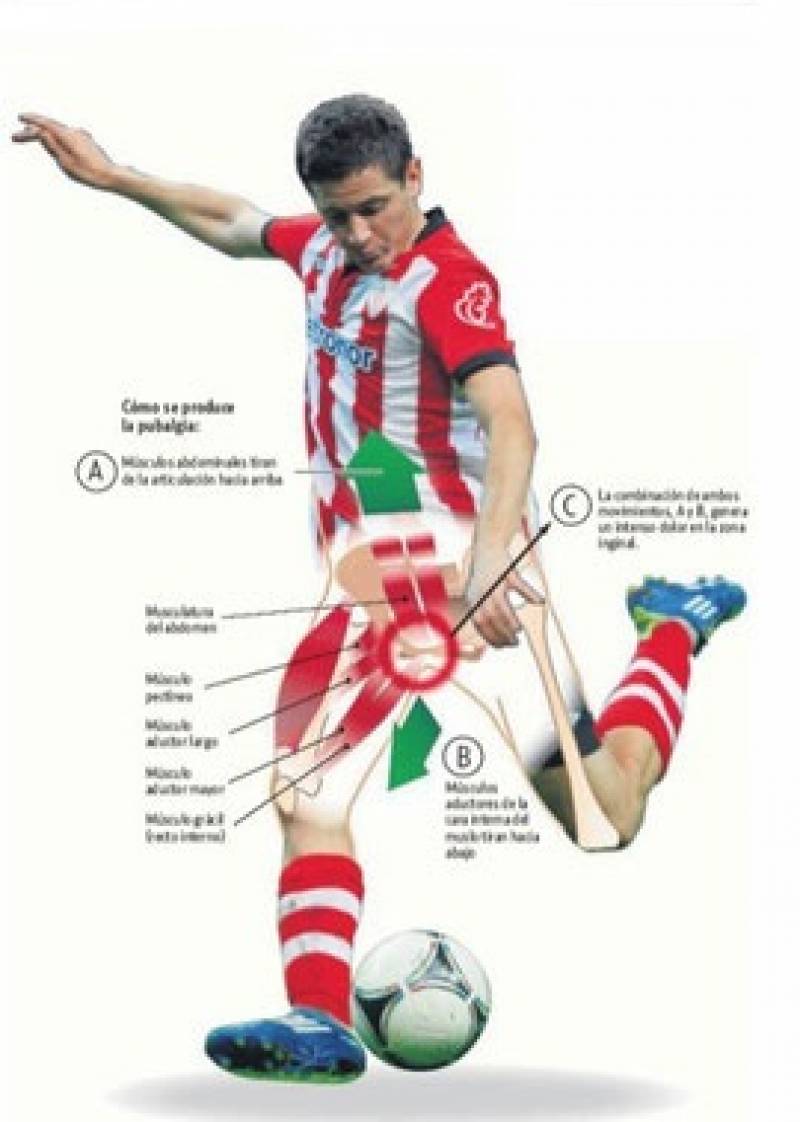
Causas
Una de las causas es el desequilibrio de la fuerza de los aductores, abdominales, glúteo y psoas, originados por sobrecarga y debilidad de esa zona. Otras de las posibles causas son alteraciones posturales, acortamientos musculares, traumatismos, mal entrenamiento deportivo y entrenamiento en terrenos irregulares. Muchas veces no hay solo una causa sino que se produce por la suma de las mismas y la lesión se va gestando de a poco con el paso del tiempo.
Los pacientes al realizar algún tipo de actividad relacionada con movimientos explosivos, con desaceleraciones bruscas y cambios de dirección, sienten dolor en la parte más inferior del abdomen cerca pubis o dolor en la cara interna de los muslos en relación a la inserción de la musculatura aductora. Ocurre por lo general en los deportes que se debe realizar un sprint o un cambio de dirección brusco como en el basket, tenis, handball o fútbol.
Tres tipos de pubalgia: la pubalgia alta que afecta a la musculatura abdominal; la pubalgia baja que afecta a los aductores; y la mixta que es una mezcla de ambas.
Factores que la ocasionan
Factores intrínsecos: tienen relación con algunas características específicas de cada persona en relación a su musculatura. Por ejemplo: una pared abdominal hipotónica (débil) que pudiese generar este problema o un acortamiento de los aductores.
Factores extrínsecos: Son aquellos que están relacionados al tipo de superficie, deporte que se realiza y el calzado que usa el deportista, entre otros. Por ejemplo los tenistas cuando pasan de cemento a polvo de ladrillo muchos manifiestan pubalgia debido al cambio de superficie, ya que pasan desde una cancha dura, con un mayor coeficiente de fricción entre zapatilla y terreno, a una superficie blanda como la de arcilla, donde la fricción es mucho menor y que les permite un desplazamiento mayor al derrapar. Este cambio de terreno requiere de una readaptación de la musculatura y de la estabilidad, lo que muchas veces no se logra de la mejor manera a causa de la intensidad y frecuencia de los partidos realizados, sin que se le de tiempo al aparato músculo-esquelético a adaptarse al cambio de superficie.
Síntomas
Los síntomas de la pubalgia pueden diferir entre unos deportistas y otros, se caracteriza por dolor en distintos niveles de la cintura pélvica en relación con la práctica deportiva.
Se describen cuatro grados, siendo la gravedad de la lesión del grado 1 a 4.
1º) el dolor aparece después de un partido o entrenamiento, o después de ejercicio intenso.
2º) el dolor aparece durante el partido o ejercicio.
3º) el dolor aparece al comenzar la actividad física e impide la realización de la misma.
4º) el dolor se desencadena en reposo o con mínimos movimientos.
Diagnóstico
Una vez realizado la interrogación y exámen físico se pueden realizar otros estudios, siendo el más eficiente en una primera etapa la ecografía, exámen que va a mostrar el proceso inflamatorio de la zona tendinosa y en su inserción.
Con la ayuda de radiografías se puede ver que el hueso, en situaciones más crónicas, tiene características inflamatorias generando algunas pequeñas excresencias óseas en los bordes superior del pubis, hacia la musculatura abdominal, e inferior, hacia la musculatura aductora.
Además se puede recurrir, si fuese necesario, a una resonancia magnética que pudiese demostrar, además de todo este proceso inflamatorio antes descrito por la ecografía, la presencia eventual de edema óseo, otorgándole ribetes de severidad al cuadro.

¿Cómo prevenir la pubialgia?
Es esencial realizar ejercicios de estabilización lumbopélvica (también conocidos como CORE) en los cuales se trabaja la parte abdominal, lumbar y ya que en la pelvis se insertan los músculos más grandes y el segundo más potente del cuerpo que es el glúteo mayor. Por lo tanto, todos los ejercicios que ayuden a estabilizar la pelvis son la mejor prevención para esta patología.
Recomendamos leer esta nota de nuestro Blog donde hablamos del CORE http://www.kynet.com.ar/la-zona-nucleo-de-cuerpo-el-core
Además es aconsejable mantener el equilibrio dinámico de la cadera con elongación específica para la musculatura pélvica (aductores del muslo, isquiotibiales y flexores de la cadera), incluyendo la correcta ejecución de los abdominales, dosificar y compensar movimientos repetitivos de la cadera, no sobrecargar el pubis con ejercicios, y sí trabajar de forma progresiva.
También es necesario verificar si existe una pierna más corta que la otra y si es necesario o no el uso de plantillas, equilibrar las fuerzas musculares con estiramientos específicos, luchar contra la hiperlordosis lumbar en caso de su existencia, perfeccionar gestos técnicos y hacer correctos entrenamientos progresivos.
Tratamiento
Muchas veces se piensa que el reposo total es lo mejor para este tipo lesiones pero resulta que es al revés. Al detener por completo la actividad física los músculos tienden a acortarse y si a eso le sumamos el proceso inflamatorio en la región del pubis cuando se retoma la actividad el cuadro es peor. Es preferible continuar con el trabajo aeróbico sin dolor y controlado por un profesional, y a la vez realizar ejercicios específicos para estabilizar el desbalance muscular como el fortaleciemiento del piso pélvico junto a los abdominales.
- Hielo, antiflamatorios, hidroterapia, RPG y masajes.
- Cyriax.- Osteopatía.
- Equilibrar las fuerzas musculares del pubis.
- Vuelta al deporte en forma progresiva.
En Kynet nos basamos en la Rehabilitación Funcional para el tratamiento de lesiones o patologías que afecten la movilidad o la funcionalidad del sistema esquelético y muscular.
Creemos que es muy importante la evolución de los ejercicios de rehabilitación respetando los tiempos de la lesión. Nuestra forma de trabajo es diseñarle a cada paciente un plan personalizado de rehabilitación que es sometido constantemente a diversas evaluaciones y ajustes con el objetivo de lograr una completa recuperación en el menor tiempo posible y sin recidivas o riesgos de una nueva lesión.
Compartimos con ustedes algunos de los ejercicios que indicamos a nuestros pacientes.
#SiempreKynet
Rehabilitación Funcional from Kynet on Vimeo.
Tenemos el placer de contarles que somos el nuevo Equipo Médico del prestigioso Ballet estable del Teatro Colón.
El pasado viernes en la sala de ensayos de La Rotonda y con la presencia de los bailarines que conforman el cuerpo del Ballet Estable, la Directora General del Teatro Colón, María Victoria Alcaraz acompañada por Paloma Herrera, Directora del Ballet Estable, y el Doctor Marcelo Kamijo, Director Ejecutivo de Kynet, se llevó a cabo la presentación del nuevo servicio de salud.
El equipo médico de Kynet que va a trabajar en el Teatro Colón se encuentra integrado por la Dra. María Julieta Raimondi (Médica Clínica), el Dr. Germán D´Onofrio (Traumatólogo) y los Kinesiólogos Lic. Liliana Arnaudo y Lic. Federico Roldán.
Vamos a brindar los servicios de medicina clínica, traumatología y kinesiología durante los ensayos y en sus respectivas presentaciones. A la vez las 3 sedes (Recoleta, Nordelta y Pilar), como así también el resto de nuestros servicios y cuerpo médico, se encuentran a disposición del Ballet.
Se prepararon instalaciones especialmente diseñadas para nuestro trabajo. La primera se encuentra ubicada en la sala de ensayos de La Rotonda del primer subsuelo de la institución y la otra en un gimnasio acondicionado con diversos equipos que serán utilizados como uso diario de los bailarines, y que también funcionará como espacio de rehabilitación kinesiológica con la atención personalizada de profesionales. También contamos con un consultorio en el cuál se realizarán las pertinentes historias clínicas, evaluaciones y atenciones a los integrantes del Ballet.
María Victoria Alcaraz, Directora General del Teatro Colón, agradeció a Kynet por su profesionalismo y equipamiento y por brindar un servicio necesario y esperado que hará que nuestro cuerpo de baile reúna las condiciones de trabajo para ser el mejor ballet de Argentina, la región y el mundo.
Paloma Herrera, Directora del Ballet Estable, por su parte, agregó: Saben que confío plenamente en cada uno de ustedes con todo el talento que tienen. Quiero que sepan que desde este lado hay un equipo que apoya todo lo que estamos tratando de implementar. Es una linda combinación.
Para finalizar, el Dr. Marcelo Kamijo, uno de los directores ejecutivos de Kynet, puntualizó: Es un orgullo y un gran desafío para nosotros poder formar parte de este proyecto junto al Ballet Estable del Teatro Colón. No conozco a otros atletas más atletas que ustedes.
Créditos: http://www.teatrocolon.org.ar

Tenemos el agrado de anunciarles que nos hemos convertido en Sponsor Oficial de las Maratones de Buenos Aires en sus dos modalidades de 21K, a desarrollarse el 10/9, y los 42k, el día 15/10).
Estamos muy contentos de asumir este nuevo y exigente desafío, siempre hemos acompañado al deporte brindando las mejores opciones en el cuidado de la salud.
Es por ello, que estamos muy orgullosos de acompañar a los participantes de las maratones y además les otorgaremos beneficios para realizarse el Apto Físico Obligatorio que exige la competencia.
Más información:
Es el conjunto de actividades físicas que el paciente realiza ya sea para favorecer la recuperación de su patología, como para asegurar el mantenimiento y la mejora su condición física durante el tiempo que lleve su tratamiento.
Es la transición desde que termina su reposo deportivo hasta que el deportista puede integrarse al trabajo grupal, sin riesgo de recidiva.
Estos trabajos se llevan a cabo en el mismo espacio físico donde se realiza la competencia, como por ejemplo espacios abiertos, gimnasios, medios acuáticos, superficies con arena, declives, etc.
El trabajo de campo es el proceso más sensible del período de rehabilitación, es aquí donde los cambios en la planificación del trabajo pueden producir diferencias notables en el resultado final.
El trabajo de campo es lo que modela nuestro proceso de rehabilitación.
Hay que especial cuidado, ya que en esta etapa es donde se pueden cometer errores con consecuencias a veces irreparables.
Si encaramos todo el proceso de rehabilitación con un criterio funcional, es el trabajo de campo el que puede influir sobre las causas de las patologías, modificar las condiciones que permiten su aparición y evitar recidivas.
El trabajo de campo responde a diversas características o leyes:
- Principio de adaptación:
Si sometemos a un organismo a cambios en condiciones externas, este reaccionará tratando de adaptarse a la nueva situación, desarrollando aptitudes necesarias.
- Aumento progresivo de las cargas:
Para permitir una adaptación del organismo, los estímulos de trabajo deben aumentar en forma progresiva y sistemática, teniendo en cuenta la capacidad de las estructuras para adecuarse a los sucesivos niveles de carga.
- Intensidad:
Los procesos de adaptación se producen solamente cuando el estímulo alcanza una óptima intensidad, que dependerá del nivel individual de entrenamiento. Si las causas no provocan en el organismo un nivel mínimo de alteración de la homeostasis, no desencadenará ninguna adaptación. A la vez, si el estímulo es demasiado intenso no dará tiempo a que el sujeto desarrolle los procesos de adaptación necesarios, lo que conduce al sobreentrenamiento o a la lesión.
El trabajo de campo debe planificarse en función de un diagnóstico correcto de la patología, y de un análisis correcto de la etiología de la misma.
Lic. Sergio Brozzi
(Director de Kynet)
Según un estudio realizado en el año 2013 por la Universidad de Granada y el Consejo Superior de Investigaciones Científicas (CSIC), ambas de España, el consumo moderado de cerveza puede favorecer una rápida y efectiva rehidratación y evitar dolores musculares tras la práctica deportiva.
La cerveza es una bebida fermentada, de baja graduación alcohólica (4º-5º), con unas características específicas en su composición que la diferencian del resto de bebidas y que le confieren un especial interés nutritivo. Elaborada a partir de ingredientes naturales (agua, cebada malteada y lúpulo), tiene un bajo contenido calórico (45 kcal/100 ml) y numerosos nutrientes (vitaminas del grupo B, fibra y minerales).
Ingredientes
- Agua: es un elemento esencial en la elaboración de la cerveza. Para ello se usa agua pura, potable, estéril, libre de sabores y de olores extraños. De forma natural, el agua contiene una serie de sales que influyen en la calidad de la cerveza. Por ejemplo, los minerales más importantes son el calcio, que influye en la turbiedad y el color; los sulfatos, que intervienen en el amargor de la cerveza; y los cloruros, que afectan a la textura de la bebida.
- Cebada: la calidad de la cebada empleada en la obtención de la malta ejerce un papel importante en la elaboración de la cerveza, por lo que se seleccionan aquellas variedades de mejores cualidades cerveceras.
- Lúpulo: se emplea para aromatizar la cerveza y obtener el característico sabor amargo de la bebida. Esta planta, además de contribuir a la estabilidad de la espuma, aromatiza y tiene propiedades antisépticas. De hecho, las cervezas lupuladas son más resistentes al deterioro microbiológico y la medicina moderna ha demostrado que el lúpulo contiene más de veinte compuestos que ejercen una función sedante y que ayudan a tranquilizar.
Nutrientes
La cerveza posee más de 2.000 componentes que proceden de sus ingredientes o como consecuencia del proceso de fermentación de sus materias primas. Su composición nutricional ha generado una creciente investigación y se han publicado numerosas investigaciones científicas que confirman su actividad antioxidante y, por lo tanto, sus beneficios sobre la salud.
- Vitaminas
La cerveza es una buena fuente de vitaminas, especialmente de la mayoría de vitaminas B (niacina, riboflavina (B2), pridoxina (B6) y cobalamina (B12)). Diferentes investigaciones demuestran que el consumo de cerveza en la dieta provoca una mayor biodisponibilidad de estas vitaminas.
Asimismo, la cerveza es una importante fuente de ácido fólico o folato (vitamina B9), esencial para el sistema nervioso y la regeneración de las células, que ayuda también a regular los niveles de homocisteína, factor de riesgo en enfermedades cardiovasculares, disminuye el riesgo de malformaciones en la médula espinal y previene gran parte de los defectos del tubo neural en el nacimiento. En concreto, la cerveza contiene 3 microgramos de ácido fólico por cada 100 ml.
- Minerales
Según estudios de la Universidad de Extremadura[1] y del Kings College of Londres[2], la cerveza posee minerales como silicio, magnesio, fósforo y potasio; que podrían estar asociados a la prevención de enfermedades óseas, disminución de riesgo de la enfermedad de Alzheimer y la mejora de los síntomas de la menopausia. Por otro lado, la cerveza es una bebida con muy bajo contenido en sodio, por lo que puede ser considerada una bebida opcional en la confección de dietas hiposódicas[3].
- Polifenoles (antioxidantes)
La cerveza contiene además polifenoles que, como antioxidantes naturales, podrían proteger contra las enfermedades cardiovasculares y en la reducción de los fenómenos oxidativos responsables del envejecimiento del organismo[4]. Uno de los polifenoles más destacados de la cerveza es el xanthohumol, presente en el lúpulo, que según diversas investigaciones científicas podría poseer actividad quimiopreventiva[5],[6].
- Maltodextrinas
Entre los componentes de la cerveza destacan las maltodextrinas naturales, carbohidratos complejos de absorción lenta que se metabolizan liberando progresivamente unidades de glucosa. En nutrición deportiva, las maltodextrinas facilitan una adecuada hidratación, lo que sugiere que la cerveza podría considerarse como bebida apta para ser consumida, de forma moderada, por los deportistas después de la práctica de ejercicio[7]. La formulación de bebidas con Maltodextrinas corrige la posibilidad de hipoglucemia ya que esta sustancia se metaboliza lentamente liberando unidades de glucosa que pasan progresivamente a la sangre y dan lugar a un pico de concentración en plasma menos elevado y más extendido.
- Fibra soluble
Otro de los nutrientes que contiene la cerveza es la fibra soluble, que ayuda a evitar el estreñimiento y contribuye a la disminución de la hipercolesterolemia. El consumo moderado de cerveza ayuda a cubrir los requerimientos de fibra soluble, siendo la bebida de mayor aporte de este nutriente a nuestra dieta[8].
La cerveza en la recuperación de deportistas
El Prof. Manuel Castillo-Garzón de la Facultad de Medicina de la Universidad de Granada indica que la ingesta de una moderada cantidad de cerveza tras el ejercicio intenso puede, por su contenido de carbohidratos, minerales y vitaminas, mantener niveles más altos de glucosa plasmática y atenuar las respuestas hormonales de estress, además de reducir las perturbaciones del sistema inmune.
El Prof. Jesús Román Martinez de la Universidad Compultenese de Madrid señala que en el ejercicio físico, en esepcial el aeróbico, aumenta de manera espectacular el consumo de oxígeno por el músculo. La cerveza es una bebida caracterizada por un alto contenido de antioxidantes por lo que un consumo moderado después de la actividad física podría ser útil para permitir una mejor recuperación después del esfuerzo.
El profesor de Fisiología del Ejercicio del INEF y la Facultad de Medicina de la Universidad de Barcelona, Joan Ramón Barbany, comentó que la ingesta de cerveza se presenta ¨como una alternativa saludable y recomendable¨ por sus efectos favorables sobre los dolores musculares de aparición tardía y de otros trastornos musculares.
Fuentes:
[1] Pedrera JD. Lavado JM. Roncero R. Calderón J. Rodríguez T, Canal M. Department of Nursing, University of Extremadura, Cáceres, Spain Effect of beer drinking on ultrasound bone mass in women. Nutrition 2009:1057-1063.
[2] Supannee Sripanyakorna, Ravin Jugdaohsingha, Hazel Elliotta, Caroline Walkera, Payal Mehtaa, Sera Shoukrua, Richard P. H. Thompson and Jonathan J. Powell, British Silicon, ethanol and connective tissue health: a case for moderate beer consumption British Journal of Nutrition; Volume 91; Issue 03; March 2004, pp 403-409
[3] Martínez JR, Villarino A, Cobo JM Propiedades de la cerveza sin alcohol. Centro de Información Cerveza y Salud. Estudio 7. Marzo 2001
[4] Valls V. Codoñer P. González-San José M.L. Muñiz, P. Biodisponibilidad de los flavonoides de la Cerveza. Efecto antioxidante in vitro. Centro de Información Cerveza y Salud. Estudio 14. Febrero 2005
[5] Magalhães PJ, Carvalho DO, Cruz JM, Guido LF, Barros AA. Fundamentals and health benefits of xanthohumol, a natural product derived from hops and beer. Natural Products Communication. 2009; 4(5):591-610.
[6] Gerhäuser C. Phenolic Beer Compounds to Prevent Cancer. Beer in Health and Disease Prevention. 2009; 68:669
[7] Sendra J. M. Carbonell J. V. Evaluación de las propiedades nutritivas, funcionales y sanitarias de la cerveza, en comparación con otras bebidas. Centro de Información Cerveza y Salud. Estudio 3. Febrero de 1999.
[8] Goñi I, Díaz Rubio ME, Saura-Calixto F. Dietary fever in beer: Content, Composition, Colonic Fermentability and contribution to the diet Beer in Health Disease Prevention. 2009; 28:299
www.cervezaysalud.es / Simposio ¨Cerveza, Salud y Deporte¨ Facultad de Medicina, Universidad de Granada / Consejo Superior de Investigaciones Científicas - CSIC - www.csic.es
El llamado codo de tenista corresponde a una alteración de la inserción de los tendones extensores de la muñeca en una prominencia ósea del extremo distal del húmero llamado Epicondilo y del cual nace el nombre técnico de Epicondilitis, con el cual también se conoce a esta lesión.
Cuando se usan estos músculos extensores de muñeca una y otra vez, se producen pequeñas micro lesiones en el tendón. Con el tiempo esto lleva a que se presente irritación y dolor en la zona señalada anteriormente, cualquier actividad que involucre la torsión repetitiva de la muñeca puede llevar a esta lesión.
Más allá de ser una lesión común en tenistas existen profesiones, que debido a la repetición de un gesto en concreto, son más propensas a padecer Epicondilitis como pueden ser pintores, mecánicos, obreros o personas que están durante horas con el mouse.
Al realizar un esfuerzo repetitivo con los músculos extensores se produce fatiga muscular lo que lleva a aumentar la tensión en los tendones, y en estos casos, en la inserción de ellos produciendo un daño estructural de las fibras tendinosas.
Tenis
En el tenis se produce con gran frecuencia, llegando a presentarse entre un 35% a 50% de los jugadores, tanto a nivel amateur como competitivo y es diferente según el nivel de tenis que se tenga. En los jugadores amateur se produce por falla de técnica y en los profesionales por cargas excesivas.
El principal factor que ocasiona esta lesión es la repetición de un gesto en concreto. A lo largo de un partido estamos continuamente repitiendo una serie de golpes, siendo el golpe de revés el que mayor hincapié hace sobre la musculatura del antebrazo.
Una mala técnica en la ejecución del revés es la causante de esas pequeñas micro lesiones en el tendón y, por consiguiente, la inflamación del mismo. A la hora de ejecutarlo tenemos que tener en cuenta una serie de putos que nos evitará padecer la lesión:
- Un error común en principiantes es no mover los pies y golpear de frente. Al comenzar a jugar al tenis uno tienda a pegar de frente siendo de costado la posición correcta para impactar la pelota.
- A la hora de pegar es frecuente ver a jugadores que no separan el brazo del tronco, realizando el golpe con el brazo flexionado, ocasionando así la sobrecarga de la musculatura externa del codo.
- En los jugadores amateurs se produce la lesión al realizar el golpe de revés sin lograr mantener la muñeca fija, se realiza una ligera hiperextensión de ella con la consiguiente sobrecarga de los extensores que se insertan en el codo.
En los profesionales se produce luego del saque, en la desaceleración.
A estas causas hay que sumarle desbalances musculares, mala condición física y poca rotación de tronco. Otro punto a tener en cuenta es el peso de la raqueta, si el peso es menor el antebrazo y el codo absorben la energía procedente de la raqueta, energía que debería ser absorbida por una raqueta con la masa suficiente. Tenemos que buscar una raqueta equilibrada en relación a nuestras características físicas y en base a nuestro tipo de juego.
De forma general, en toda Epicondilitis puede notarse dolor al agarrar objetos, falta de fuerza en el antebrazo, dolor a la presión en el codo en los puntos de inserción de los tendones e impotencia funcional a la hora de apretar la mano a otra persona.
Prevención y tratamiento
El mejor tratamiento de esta lesión es la prevención, por lo cual es importante corregir los defectos técnicos, realizar una preparación física adecuada al deporte, realizar elongaciones específicas de los extensores y flexores sobre todo al jugar más de lo habitual. Colocar hielo local frente a mínimas molestias y si estas persisten consultar a un especialista ya que hay una directa correlación entre la precocidad del diagnóstico con el tratamiento y una pronta recuperación de la lesión.
El manejo de esta lesión es médico kinésico en cerca de un 90%, reservándose la cirugía para los casos rebeldes.
El tratamiento de estas lesiones se inicia con la suspensión de la actividad física o movimientos repetitivos que intervinieron en su génesis, no siendo necesario el reposo absoluto.
Daniel Veggetti es Licenciado en Kinesiología y Fisiatría, Profesor Nacional de Educación Física, Preparador Físico Deportivo y entrenador de Atletismo I.A.A.F Nivel II. Se desempeña como Director en Control RUN Team (www.controlrun.com.ar) y además, trabaja como Kinesiólogo en Kynet (www.kynet.com.ar).
¿Hace cuánto que trabajás en Kynet?
Trabajo en Kynet desde que abrió la sede de Recoleta, realizo consultorio de traumatología y rehabilitación funcional en gimnasio.
¿Cuándo nació Control Run? ¿Qué actividades desarrollan?
Desde que terminé mi carrera de Profesor de Educación Física trabajo con grupos de entrenamiento y en 2012 creamos el sistema Control Run. En Control Run realizamos entrenamientos grupales al aire libre. Formamos running teams, trabajamos con planes a distancia, asimismo reliazamos preparación física para atletas de elite y amateurs. Contamos con personal trainer y planificamos entrenamientos para empresas. Y también soy responsable del trabajo de campo (entrenamiento pos-lesión). Control Run brinda un sistema que permite llevar el control del entrenamiento de una manera fácil, rápida y divertida. Está pensado para obtener un seguimiento personalizado de la rutina llevando así el entrenamiento a la excelencia.
¿Qué es la Asociación Argentina de Entrenadores Running (AAER) y cuál es tu rol?
En 2015 después de realizar encuentros y charlas, junto a otros profesores y entrenadores de Running Teams creamos la AAER con el fin de agrupar a entrenadores y grupos de entrenamiento de todo el país.
El principal objetivo es promover la actividad física y el cuidado de la salud, Promocionar el desarrollo de los valores culturales del Running mediante distintas actividades y acciones, incluyendo el fomento de su deporte madre, el Atletismo. También dar un marco regulatorio para el funcionamiento del sector, discutir ideas y unificar criterios para el mejor desarrollo y jerarquización de la actividad.
Por una modificación en la Ley 129 de Gimnasios, el Apto Físico es obligatorio a partir de este año. ¿Cuál es papel de la Asociación?
El rol de la AAER frente a la modificación de la ley que exige Apto Médico obligatorio es el de fomentar y educar y generar conciencia a la población de corredores. Realizamos un modelo de Apto Médico para que todos los corredores puedan descargarlo, acompañado de una serie de recomendaciones de acuerdo a la edad y tipo de actividad que realizan.
Aptos Físicos en Kynet
Liderado por el equipo de Cardiología del Dr. Federico López, en Kynet realizamos los Aptos Físicos para deportistas de las distintas disciplinas ya sean amateurs o profesionales, al igual que para gimnasios, federaciones y maratones. El Apto Fisico se realiza en sólo 30 minutos y el paciente se lleva los resultados en el momento.
Desde una perspectiva ligada a la alimentación del deportista, nuestra Licenciada en Nutrición, Karina Gavini, nos acerca esta nota sobre los hábitos alimentarios y físicos del deportista. ¡Leéla, te la súper recomendamos!
La nutrición del deportista, corredor o runner, sea de larga o corta distancia (desde 3 kg hasta 42 kg) debería ser planificada, entrenada de la misma manera que entrena para la misma. La nutrición es un entrenamiento invisible.
Lo ideal es tener un plan de alimentación en función del entrenamiento y carreras.
Consumir hidratos de carbono antes del entrenamiento y/o carrera ayuda a a prolongar y retrasar la fatiga. Tiene como objetivo llevar al máximo el rendimiento y timing de la carrera.
Debe aportar líquidos para favorecer la buena hidratación, baja en fibras y en grasas para evitar molestias gastrointestinales.
Son ricos en hidratos de carbono (pastas, arroz, calabaza, papa) para mantener los niveles de glucemia en sangre y tener cantidades moderadas de proteínas (carne de vaca, pollo o pescado, huevo) 200 a 300 gr de hidratos de carbono previas y 1-2 vasos de líquido en reglas generales permiten llegar bien preparado a la carrera.
Para saber si estás bien hidratado se debe observar el color de la orina, la cual debe ser de color amarillo pálido y abundante cantidad. Si el color es oscuro y además, se tiene sed es probable de este deshidratado. Vale aclarar que la sed es un reflejo tardío del estado de hidratación.
La hidratación y la nutrición son las variables de rendimiento que más podemos mejorar.
Antes: Relacionado con la energía. Llevar al máximo tu rendimiento.
Durante: Hidratación. Mantener tus niveles de energía muscular y concentración.
Después: Recuperación. Punto de partida para una óptima recuperación luego del esfuerzo.
La hidratación antes, durante y después también es individualizada. Es un plan que también está incluido dentro de la nutrición. Se mide la tasa de sudoración. El deportista se pesa antes y después de una sesión de entrenamiento. Para ver la cantidad de líquido perdido. Teniendo en cuenta además la cantidad de bebida ingerida.
Aclaro que no es lo mismo tomar agua que bebida deportiva que aporta hidratos de carbono de rápida absorción y electrolitos que perdemos en una sesión de entrenamiento o en una carrera.
La hidratación durante la carrera también es planificada, cada cuanto tomamos líquido, cantidad y qué tipo de bebida.
Lic. Karina Gavini
www.kynet.com.ar
@Karina_Gavini